DAILY SCIENCE est un nouveau média belge quotidien de vulgarisation scientifique et de diffusion des connaissances. Il utilise les nouveaux outils électroniques « nomades » pour diffuser ses contenus. C’est un « pure-player » : il ne diffuse ses informations que de manière digitale.
DAILY SCIENCE traite de la recherche, de la science et de l’innovation, essentiellement en Belgique mais aussi en Europe et ailleurs dans le monde.
Il s’intéresse à toutes les sciences: santé, innovation, environnement, sciences humaines et économiques, astronomiques… Il est réactif, multimédia, récréatif, convivial.
L’accès à DAILY SCIENCE est entièrement gratuit. Pourquoi ? Afin d’offrir l’accès le plus large possible à la connaissance, éveiller l’intérêt pour la science, la recherche et l’innovation, doper la visibilité des cerveaux à l’oeuvre en Belgique, susciter un engouement pour les études et les métiers dans les multiples disciplines liées aux progrès des savoirs. Le tout de manière accessible et agréable.
Le financement de cette initiative est assuré par des soutiens publics, académiques et le mécénat privé. Bien entendu, les partenaires de Daily Science n’interviennent nullement dans nos choix rédactionnels. Mais si nous parlons volontiers d’eux dans notre média, c’est tout simplement parce qu’ils comptent parmi les acteurs majeurs de la science, de la recherche et de l’innovation dans le pays.
Un mot enfin sur notre équipe. La rédaction de DAILY SCIENCE se compose de journalistes scientifiques. Elle est pilotée par Christian Du Brulle, journaliste professionnel attaché précédemment au journal Le Soir, à Bruxelles. DAILY SCIENCE s’appuie aussi sur les apports de chroniqueurs invités.
Notre ambition est à la fois simple et terriblement compliquée. Aider nos lecteurs à mieux comprendre et apprécier la science d’aujourd’hui. En particulier celle qui foisonne dans nos universités, nos centres de recherches, nos entreprises, qu’il s’agisse de découvertes, de progrès, de politiques de la Recherche ou de toutes autres approches, parfois ludiques mais toujours susceptibles d’entraîner un certain « nivellement par le haut ».
Bonne lecture !
http://dailyscience.be/





















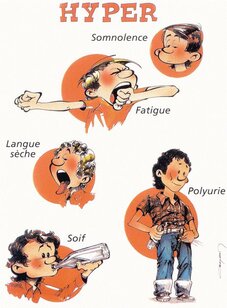











































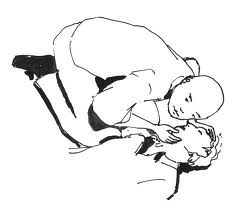
 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI













