Cette notice, destinée aux patients, à leur entourage, ne prétend pas être exhaustive : elle a pour objectifs de situer le problème, de fournir les informations essentielles pour comprendre cette pathologie, les examens habituellement pratiqués pour l’explorer, les principaux traitements envisageables, notamment chirurgicaux.
Elle ne peut rendre compte de toutes les situations, parfois complexes, du fait d’opérations antérieures, de lésions multiples associées etc.
Des informations plus personnelles doivent donc vous être fournies par votre (vos) médecin(s).
Qu’est qu’un prolapsus rectal ?
Il importe de bien le préciser, car des entités bien différentes, à tous points de vue, peuvent être recouvertes par ce terme un peu vague.
Un prolapsus désigne la « chute » d’un organe, qui, dans le cas du rectum, « tombe » à travers lui- même. En terme savant on dit que le rectum s’invagine dans lui-même.
En fait quand nous parlerons de prolapsus rectal, sans plus de précision, il s’agira de prolapsus extériorisé (appelé aussi improprement prolapsus total du rectum). Comme le montre le schéma (n°2), le rectum s’extériorise à travers l’anus, se déroulant à travers le canal anal. Sa muqueuse se trouve donc exposée à l’extérieur.

Le prolapsus extériorisé est bien différent :
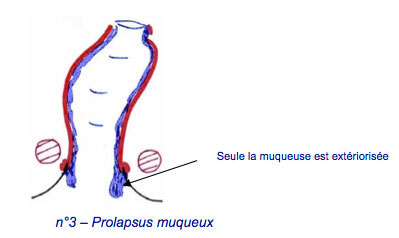
Du prolapsus anal, purement muqueux. Seule la muqueuse anale s’extériorise, comme des paquets hémorroïdaires peuvent le faire (n°3),
Du prolapsus interne du rectum (n°4), dans lequel la paroi rectale amorce une « descente » qui n’atteint pas l’anus. Il s’agit habituellement d’une pathologie différente, et pas du premier stade du prolapsus extériorisé, comme on pouvait le penser.
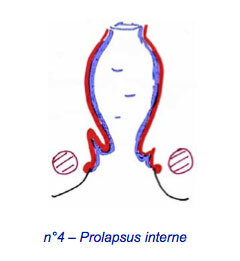
Nous reviendrons sur ce prolapsus interne et les troubles qu’il peut engendrer.
Quels en sont les signes ?
L’extériorisation du rectum est ressentie, vue par le patient. Elle survient au début exclusivement lors des efforts de poussée de défécation puis, le phénomène se pérennisant, pratiquement en permanence, dès la station debout, la marche... Elle est cause de suintements, pertes glaireuses, de saignements, d’une gêne plus ou moins importante, et surtout d’une incontinence aux gaz et aux selles, d’autant plus marquée que le sphincter anal est forcé, l’extériorisation permanente. Tout cela constitue, évidemment, une véritable infirmité.
Rarement le prolapsus, devenu très long, peut s’étrangler : le boudin extériorisé s’œdématie, devient très large et ne peut se réduire.
L’incontinence anale est-elle due au prolapsus ?
L’extériorisation du prolapsus est responsable d’incontinence, par un effet mécanique facile à comprendre. Et donc, la correction du prolapsus corrige cette incontinence. Mais les choses sont plus complexes : en s’allongeant, en s’extériorisant, le rectum étire ses attaches dans lesquelles cheminent les nerfs responsables des commandes sensitives et musculaires permettant la continence. Cet étirement lèse les nerfs et il en résulte une « neuropathie d’étirement » qui peut avoir –définitivement- altéré la continence. Dans ces cas, la correction du prolapsus ne corrige pas, ou imparfaitement, l’incontinence.
Mais la grande majorité des incontinences anales n’a rien à voir avec un prolapsus du rectum (même interne, « caché »).
Quelles en sont les causes ?
C’est un sujet complexe et encore mal connu.
La cause la plus claire, la plus évidente, est la répétition d’efforts de poussée, chez des patients constipés, passant beaucoup de temps et faisant des efforts de poussée abdominale pour déféquer. Mais cette cause n’est pas toujours retrouvée et d’autres facteurs interviennent :
- Une faiblesse musculaire périnéale, chez des patients dénutris et âgés, ou dénutris et constipés (comme des jeunes femmes anorexiques),
- Un allongement des attaches des viscères pelviens dues à des grossesses,
- Des conditions anatomiques particulières, comme un cul de sac de Douglas (poche péritonéale située entre le rectum en arrière et l’appareil génital en avant), profond, permettant l’engagement d’anses grêles (appelé entérocèle) jusqu'au périnée. Ou encore un rectum trop vertical (alors que l’axe du rectum et du canal anal sont normalement différents)...
La complexité et la multiplicité des causes expliquent que le prolapsus s’observe chez des patients aux profils très différents :
- femme âgée essentiellement,
- mais aussi hommes et femmes jeunes, de 20 à 30 ans.
Lésions associées :
La plus fréquente est l’allongement excessif du péritoine, responsable de l’engagement des anses grêles qui « poussent » sur le périnée (entérocèle).
Il peut s’y associer des lésions antérieures comme une cystocèle (bombement de la vessie dans la face antérieure du vagin), une cystoptose, chute du col de la vessie, un prolapsus utérin (voir la fiche intitulée « rectocèle »).
Il faut ici évoquer une pathologie très particulière, le syndrome de l’ulcère solitaire du rectum (SUSR).
Il s’agit d’une entité liée au prolapsus interne du rectum (dont nous avons vu qu’il était différent du prolapsus extériorisé). Certains des prolapsus internes, par la butée du rectum qui vient forcer sur les muscles du périnée, sont à l’origine de l’apparition de lésions de la paroi du rectum (presque toujours la paroi antérieure) qui s’épaissit, se fibrose, mais aussi se fragilise, s’ulcère, peut saigner, suinter (glaires). Ce SUSR peut être responsable de signes cliniques très gênants. Il arrive que le SUSR se voit chez les patients porteurs d’un prolapsus extériorisé.
http://www.hopital-dcss.org/soins-services-hopital/informations-medicales/item/151-prolapsus-rectal.html

































































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/











































 ICI
ICI





