Le diabète et la rétine
Par le Docteur Pascale MASSIN
Le diabète est une maladie très fréquente dans nos sociétés modernes, et qui est appelée encore à s'intensifier.
C'est une maladie insidieuse, de diagnostic quelquefois difficile, et demandant une collaboration importante entre les soignants et le patient, afin d'éviter des complications souvent très graves,
intervenant au décours d'une évolution de plusieurs années.
Il existe donc plusieurs écueils à éviter face à cette maladie :
- le diagnostic n'est pas toujours aisé car le patient présente souvent peu de signes cliniques,
- l'évolution est le plus souvent insidieuse et à bas bruit, ce qui complique d'autant le traitement,
- pour les mêmes raisons, il est très difficile de motiver le patient à suivre son traitement, et surtout à appliquer des règles hygièno-diététiques strictes et pourtant indispensables à un bon
pronostic à long terme.
Il existe deux types de diabète sur le plan physiopathologique, en fonction de la présence ou non d'insuline. Mais ces deux formes peuvent provoquer des complications aussi gaves l'une que
l'autre.
Le diabète non insulinodépendant
Classiquement, il touche des sujets de plus de 40 ans, sédentaires et en surcharge pondérale. Le traitement repose essentiellement sur des règles hygièno-diététiques dont un régime souvent très
impopulaire auprès des patients. Dans ce type de diabète, le diagnostic provient le plus souvent d'un examen systématique de la glycémie dans le cadre d'un bilan sanguin.
Le diabète insulinodépendant
Il touche des sujets plus jeunes. Les patients présentent très rapidement des signes cliniques très significatifs l'obligeant à se traiter rapidement par injection d'insuline.
Le plus difficile dans cette maladie est de motiver le patient pour respecter les règles très précises ( régime, exercice physique minimum) afin d'éviter des complications qui n'apparaissent
qu'après plusieurs années d'évolution de la maladie, mais qui seront le plus souvent graves et difficile à traiter.
Complications oculaires
Toutes les pathologies oculaires classiques peuvent venir compliquer à tout moment un diabète établi, qu'il soit insulinodépendant ou non.
En particulier, tout diabétique peut développer une cataracte ou un glaucome ; ici ces atteintes seront souvent plus précoces que chez un sujet non diabétique, et d'évolution plus rapide. Le
traitement en sera le plus souvent plus complexe, avec des résultats plus aléatoires, que ce soit sur le plan médical ou chirurgical.
De même, toute pathologie infectieuse ou dystrophique, quelle que soit la tunique oculaire atteinte, sera plus grave et plus difficile à traiter que chez un patient non diabétique.
Mais le problème le plus important résulte de l'atteinte de la rétine du diabétique, à la base de ce que l'on nomme Rétinopathie Diabétique.
Classiquement et de manière très schématique, l'atteinte vasculaire rétinienne se caractérise par deux types de lésions :
- soit des zones de non perfusion vasculaire responsables d'ischémie,
- soit des zones oedémateuses.
L'ischémie
Certaines anomalies de la paroi des vaisseaux rétiniens entraînent chez le diabétique la non perfusion, puis l'ischémie dans certaines zones de la rétine. L'organisme du diabétique réagit alors en
produisant des néovaisseaux dont la prolifération est anarchique (en particulier vers l'avant et le vitré), et la paroi particulièrement fragile. Rapidement, il existe un risque de rupture de la
paroi du néovaisseau rétinien et d'hémorragie du vitré, responsable d'une perte brutale de la fonction visuelle.
Le diagnostic d'ischémie doit toujours être réalisé avant le stade de néovaisseau, quand l'ischémie débute. Seule l'angiographie fluorescénique permet ce diagnostic précoce.
Le seul traitement consiste en une photocoagulation laser de toute la zone ischémique.
Au stade d'hémorragie du vitré, le pronostic est plus péjoratif. Le seul traitement est chirurgical : c'est la vitrectomie, geste chirurgical de pronostic plus réservé.
L'oedème rétinien
La paroi des vaisseaux rétiniens du diabétique subit par endroit des dégradations qui la rendent poreuses, et permettent qu'une extravasation de plasma imbibe de manière anormale la rétine.
En périphérie, cela perturbe un peu le fonctionnement rétinien. Mais si cet oedème touche la macula, la zone centrale de la rétine, responsable de la vision fine et de la perception des couleurs,
le pronostic s'assombrit.
Le diagnostic de rétinopathie oedémateuse doit être le plus précoce possible, et repose essentiellement sur l'examen ophtalmologique clinique et l'angiographie qui seule, permet un diagnostic
précoce des zones oedémateuses, et la mise en place d'un traitement médical et surtout d'un traitement laser de protection de la macula.
Conclusion
Le traitement le plus efficace est préventif, et nécessite une prise de conscience précoce de la gravité et du caractère insidieux de cette maladie, mais surtout de sa durée, s'étendant au
reste de la vie du sujet atteint.
Il impose d'abord une discipline rigoureuse :
- surveillance régulière, clinique et biochimique, en particulier de l'équilibre glycémique, par un médecin,
- surveillance ophtalmologique régulière avec en particulier la réalisation d'un examen du fond d'oeil et d'angiographie à la fluorescéine.
Des règles hygièno-diététiques :
- si possible, vie régulière, et limitation des stress,
- régime alimentaire précis rigoureusement suivi,
- traitement médical à suivre scrupuleusement.
Traitement ophtalmologique, c'est le plus souvent un traitement des complications rétiniennes :
- laser : Photocoagulation des zones ischémiques. Elle permet d'éviter la prolifération de néovaisseaux rétiniens responsables de cette complication majeure qu'est l'hémorragie du vitré. Protection
de la macula dans les atteintes oedémateuses, pour éviter une perte importante de la vision centrale efficace.
- chirurgie : De la cataracte ou du glaucome si nécessaire. Vitrectomie quand le vitré a perdu de la transparence et surtout qu'il opère une traction importante sur la rétine et la macula.
Réthinopathie diabétique (RD)
On appelle rétinopathie diabétique les lésions du fond d'oeil causées par le diabète. En effet, l'excès de sucre dans le sang finit par altérer les petits vaisseaux de la rétine (capillaires
rétiniens)
La rétinopathie diabétique peut être très grave pour la vision si elle est négligée. Au bout d'un certain nombre d'année, elle peut, en l'absence de traitement, provoquer une diminution très
importante de la vision (malvoyance), voire même une perte complète de la vue (cécité).
La rétinopathie diabétique reste de nos jours une cause importante de cécité et de malvoyance, et probablement la première cause de cécité chez les sujets jeunes. Ceci est cependant évitable, grâce
à un dépistage plus systématique de la RD, notamment chez les diabétiques de type 2, et à une meilleure éducation des patients.
En effet, le diagnostic des formes asymptomatiques de RD et leur traitement par photocoagulation au laser permettent d'éviter les complications de la réthinopathie diabétique proliférante et de
stabiliser la baisse visuelle liée à l'oedème maculaire.
Le seul traitement de la RD reste actuellement la photocoagulation au laser. Cependant, d'importantes études interventionnelles publiées récemment ont bien montré le rôle primordial que jouent les
déséquilibres glycémique mais aussi tensionnel dans la survenue et la progression de la RD. Enfin, il est probable que dans un proche avenir apparaissent de nouveaux traitements médicamenteux
permettant de ralentir la progression de la RD ou d'inhiber la survenue de la néovascularisation.
Classification de la réthinopathie diabétique
Classifier la RD est difficile. En effet, les lésions sont multiples et se combinent en de nombreux tableaux différents. Mais classifier la RD est nécessaire pour juger de sa progression et évaluer
l'efficacité des traitements.
Les premières classifications, basées sur l'histoire naturelle de la RD, étaient qualitatives ; elles étaient suffisantes pour la pratique courante. Mais les progrès thérapeutiques, en particulier
l'apparition du laser, ont rendu nécessaire la réalisation d'études thérapeutiques pour tester l'efficacité des nouveaux traitements. C'est pourquoi des systèmes d'évaluation objectifs
semi-quantitatifs de la RD ont été développés depuis 20 ans, la plus récente étant celle de Early Treatment Diabetic Retinopathy Study (ETDRS).
ETDRS - Early Treatment Diabetic Rétinophaty Study
Une classification ETDRS simplifiée a été proposée, dans laquelle la RD est subdivisée en 13 niveaux (voir tableau ci-après). La RDNP est subdivisée en quatre sous-groupes : débutante, modérée,
modérément sévère et sévère. Le terme de RD préproliférante a disparu et a été remplacé par RDNP sévère, définie soit par la présence d'hémorragies rétiniennes sévères dans les quatre quadrants de
la périphérie rétinienne, soit par la présence de veines moniliformes dans deux quadrants ou plus de la périphérie rétinienne, ou encore d'AMIR sévères dans un quadrant de la périphérie rétinienne.
La RDNP sévère présente un risque de 50 % d'évoluer vers la néovascularisation à 1 an dont 17 % de formes à "haut risque de cécité" et un risque de 75 % à 5 ans.
La RDP est elle aussi subdivisée en quatre groupes, selon la sévérité de la néovascularisation : débutante, modérée, à haut risque et évoluée (hémorragies du vitré, décollement de rétine).
Classification de la maculopathie diabétique
La maculopathie n'est qu'un des aspects de la RD et s'observe aussi bien dans des formes proliférantes que non proliférantes de RD. Une classification particulière de la maculopathie diabétique est
donc justifiée.
ETDRS - Early Treatment Diabetic Rétinophaty Study
L'ETDRS définit l'oedème maculaire comme tout épaississement rétinien maculaire, détectable à l'examen biomicroscopique ou sur des clichés stéréoscopiques du fond d'oeil, associé ou non à des
exsudats. L'oedème maculaire clinique est un stade de gravité pour lequel il faut envisager une photocoagulation. Sa définition est assez complexe : épaississement rétinien et/ou exsudats
atteignant le centre de la macula ; ou épaississement rétinien et/ou exsudats situés à moins de 500um du centre de la macula mais ne l'atteignant pas ; ou épaississement rétinien d'un diamètre
papillaire ou plus, situé à moins d'un diamètre papillaire du centre de la macula.
En pratique clinique
En s'inspirant des classifications les plus récentes, on peut proposer une classification définie à partir des lésions observées au fond d'oeil et/ou en angiographie. Cette classification définit
les différents stades de la RD et donne une indication aisément compréhensible de gravité et de pronostic. La RD est sous-divisée en 7 stades ; à chacun d'eux peut être associé un certain degré de
maculopathie diabétique, qui fait l'objet d'une classification séparée.
Classification simplifiée de l'ETDRS
|
PAS DE RD
|
|
MICROANEVRYSMES SEULEMENT
|
|
RD NON PROLIFERANTE MINIME
|
|
RD NON PROLIFERANTE MODEREE
|
|
RD NON PROLIFERANTE MODEREMENT SEVERE
|
|
RD NON PROLIFERANTE SEVERE
|
|
RD PROLIFERANTE DEBUTANTE
|
|
RD PROLIFERANTE MODEREE
|
|
RD PROLIFERANTE A HAUT RISQUE
|
|
RD PROLIFERANTE EVOLUEE (macula attachée)
|
|
RD PROLIFERANTE EVOLUEE (macula décollée)
|
|
RD NON GRADABLE, mais plus sévère
|
Classification ETDRS de l'oedeme maculaire
|
OEDEME MACULAIRE
|
|
Epaississement rétinien maculaire, détectable à l'examen biomicroscopique ou sur des clichés stéréoscopiques du fond d'oeil, associé ou non à des exsudats
|
|
OEDEME MACULAIRE CLINIQUE
|
|
("Clinically significant macular edema")
|
- Epaississement rétinien et/ou exsudats atteignant le centre de la macula,
- ou épaississement rétinien et/ou exsudats situés à moins de 500um du centre de la macula mais ne l'atteignant pas,
- ou épaississement rétinien d'un diamètre papillaire ou plus, situé à moins d'un diamètre papillaire du centre de la macula.
|
Points forts
La rétinopathie diabétique reste une cause majeure de malvoyance et de cécité en France, et c'est la première cause de cécité avant l'âge de 50 ans. Une amélioration de son dépistage et une
surveillance ophtalmologique régulière tout au long de la vie du diabétique doivent permettre d'éviter son évolution vers les complications graves.
Toute découverte d'un diabète, qu'il soit insulinodépendant ou non insulinodépendant, doit s'accompagner d'un examen du fond d'oeil.
L'angiographie en fluorescence n'est pas un examen de dépistage et ne doit pas être réalisée à titre systématique. Elle n'est qu'un complément de l'examen du fond d'oeil.
L'équilibration stricte de la glycémie et de la tension artérielle, associée à une surveillance annuelle du fond d'oeil, est le meilleur traitement préventif de la rétinopathie diabétique.
Le traitement par laser, dont les indications sont maintenant bien codifiées, permet d'empêcher les complications de la rétinopathie diabétique proliférante et de stabiliser la baisse visuelle liée
à l'oedème maculaire.
Surveillance de la Réthinopathie diabétique
|
En l'absence de RD
|
Surveillance du fond d'oeil (FO)
|
|
RD non proliférante minime
|
FO + angiographie annuels
|
|
RD non proliférante modérée
|
FO + angiographie tous les 6 mois à un an en fonction de la maculopathie associée
Si traitement par laser maculaire, FO + angiographie 4 à 6 mois après le traitement
|
|
RD non proliférante sévère (ou préproliférante)
|
FO + angiographie tous les 4 à 6 mois (sauf conditions particulières)
Photocoagulation panrétinienne à envisager en cas de grossesse, d'équilibration rapide de la glycémie, de chirurgie de la cataracte, de RD proliférante ou de RD préproliférante
controlatérale, ou chez un sujet à suivi aléatoire
|
|
RD proliférante
|
Photocoagulation panrétinienne (rapidité en fonction de la gravité de la RD)
FO + angiographie 2 à 4 mois après la fin du traitement
|
http://www.irrp.asso.fr/articles/article006.html




















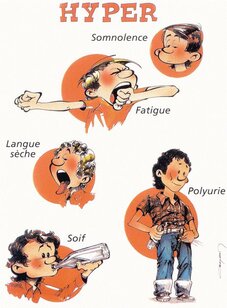










































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


 Le « vélotourisme » est une activité de détente et de loisir. Il implique esprit de découverte,
plaisir des rencontres, entraide et convivialité mais il exclut tout esprit de
Le « vélotourisme » est une activité de détente et de loisir. Il implique esprit de découverte,
plaisir des rencontres, entraide et convivialité mais il exclut tout esprit de


