Dans les veines variqueuses le sang circule mal, lentement ou à contre courant, Il risque de former un caillot qui peut:
- Rester sur place dans les varices, c'est la phlébite superficielle (périphlébite ou paraphlébite) qui constitue un signal d'alarme et commande un traitement efficace.
- S'étendre aux veines profondes, c'est la phlébite profonde, complication grave.
- Migrer vers le coeur ou les poumons, c'est l'embolie pulmonaire. Cet accident, heureusement exceptionnel, peut être favorisé par certaines circonstances, comme l'alitement prolongé voyage en avion ou survenir à la suite d'une intervention chirurgicale. Il vaut mieux donc parfois traiter préventivement les varices.
Les facteurs prédisposant à la maladie :
Plusieurs facteurs intriqués sont principalement incriminés:
- L' hérédité. Son rôle est majeur : 2 varices sur 3 ont une origine familiale (héréditaire).
- Le sexe : 4 fois sur 5 ce sont des femmes qui souffrent de varices (répartition probablement liée aux facteurs hormonaux). Parmi ces facteurs hormonaux, deux cas particuliers :
- La prise de la pilule, dont les hormones favorisent le relâchement de la paroi veineuse et la formation de caillots.
- La grossesse qui s'accompagne d'une inondation hormonale pendant les trois premiers mois, puis une compression des veines les trois derniers mois.
- L'excès de poids. Élément primordial, le combattre peut-être préventif et curatif.
- La station debout immobile et le piétinement.
- La station assise prolongée.
- L'exposition au soleil, le chauffage par le sol, les bains brûlants.
Les varices apparues après une phlébite sont d'origine différente et leur traitement est différent, on les appelle des varices secondaires, pour les opposer aux varices précédemment décrites, dites "idiopathiques".
Traiter:
L'idéal serait de pouvoir empêcher la dilatation des parois veineuses et de remettre en ordre le fonctionnement des valvules. Malheureusement rien ne permet d'obtenir ce résultat lorsque les varices sont apparentes c'est à dire quand les veines sont dilatées depuis des années. Les traitements de la maladie variqueuse sont multiples et doivent être adaptés à chacun selon le stade évolutif de la maladie et selon le terrain. L'hygiène veineuse est avant tout un mode vie protecteur concernant principalement les personnes ayant une prédisposition aux varices. Il faut éviter dans la mesure du possible tous les facteurs favorisants.
Les traitements médicaux : sont une force d'appoint appréciable surtout en période sensible, (nécessité de station debout ou piétinement, chaleur etc.). Quatre possibilités sont complémentaires:
- les soins locaux : les douches froides sur les jambes, les drainages posturaux, manuels ou à l'aide de bottes pneumatiques qui visent à soulager et à résorber l'oedème des jambes (traitement anti-oedème).
- la contention élastique: par bandes ou bas, qui freinent la dilatation veineuse et diminuent la quantité de sang stagnant dans les membres inférieurs. Les bas à varices sont parfois mal acceptés, difficiles à supporter l'été, mais d'une grande efficacité et ne présentant pas de danger. Les bas ou collant de maintien ont fait des progrès importants sur le plan esthétique et sont disponibles en diverses forces de contention (Ils sont devenus des chaussettes «intelligentes»).
- Les cures thermales: durent habituellement trois semaines et apportent un bien-être pendant plusieurs mois. Elles sont essentiellement conseillées pour les varices après phlébites.
- Les médicaments dits "phlébotoniques" (souvent appelés les médicaments pour la circulation). Ils soulagent la maladie en renforçant la paroi des veines. Ils diminuent les sensations de lourdeur, de fatigue, et aident à faire "dégonfler" les jambes. Certes ils sont incapables de faire disparaître les varices mais ils sont un appoint important lors des grosses chaleurs ou après intervention.
- La sclérose, qui consiste à injecter dans la varice à l'aide d'une aiguille très fine quelques millilitres d'un produit irritant pour la paroi veineuse. Elle est quasi indolore à l'injection, bien supportée, sans effets secondaires. Il se produit une réaction inflammatoire et un spasme de la veine qui s'oblitère. Les incidents sont rares et non dangereux. Parfois se produit un hématome intra variqueux, qu'on évacue par une micro-incision.
La sclérose est surtout indiquée pour les petites et moyennes dilatations veineuses. La sclérose est donc indiquée:
- Dans les maladies variqueuses débutantes, sans atteinte importante des veines saphènes.
- En complément de la chirurgie, où elle va permettre de stabiliser la maladie sur de longues années.
- Dans le traitement des petites varicosités en toile d'araignée, véritable couperose des jambes, parfois très développée (vascularite ectasiante ).
vascularite ectasiante

La micro-sclérose ou le laser, permettent d'obtenir un éclaircissement appréciable de ces petits vaisseaux violacés et paraît bien supérieure à l'électrocoagulation par laser. La sclérose reste un traitement simple, indolore mais délicat et qui doit être pratiqué par un phlébologue ou un angiologue connaissant parfaitement la technique. Si l'hygiène veineuse et les traitements médicaux constituent une thérapeutique de fond indispensable à l'amélioration du terrain veineux, si la sclérose ou le laser permettent de traiter bon nombre de disgrâces veineuses, et de parfaire le traitement chirurgical, celui-ci apparaît comme indispensable pour corriger les troubles de la circulation veineuse de retour (rupture du cercle vicieux).
La technique chirurgicale doit être adaptée à votre maladie. Il n'existe pas de «recette miracle» ou de «d'intervention passe partout». L 'expérience familiale ou la «vox populi» ne peuvent s'appliquer sans discernement à votre propre cas. Poser la bonne indication thérapeutique, c'est faire la synthèse des divers examens.
- du phlébologue
- de l'écho-Doppler
- du chirurgien.
Les différents procédés chirurgicaux :
Tous suppriment les veines malades, siège des varices, fonctionnant à contresens (le sang descend vers la cheville en refluant au lieu de remonter vers le coeur). Comme nous l'avons déjà dit, les varices sont des veines superficielles dilatées qui ne ramènent quand elles sont saines que 5 % du sang de la jambe. Les veines profondes qui drainent 95% du sang remplacent sans difficultés les veines superficielles malades. Cette «suppléance» s'effectue sans problèmes si les veines profondes sont en bon état, non oblitérées par des caillots (phlébite). C'est pourquoi lors de la première consultation, l'examen clinique et certaines manoeuvres s'assureront de l'intégrité du réseau veineux profond. Le bon état de ces veines profondes sera apprécié par écho-Doppler pour mesurer la vitesse du sang circulant dans les vaisseaux. En cas de phlébite il se produit un ralentissement du flux sanguin.
L'échographie localise un éventuel caillot, apprécie la perméabilité des veines profondes, mesure la dimension des veines, repère certaines anomalies anatomiques. Enfin l'écho-doppler permet de connaître le sens de la circulation sanguine et donc de parfaitement repérer les veines perforantes incontinentes. Très souvent un repérage préopératoire (cartographie des varices) vous sera proposé.
Ce n'est qu'en cas de doute persistant que l'on pratiquera une radiographie du réseau veineux (phlébographie). Le traitement chirurgical, quel que soit le procédé, tentera d'être le plus radical possible, c'est à dire de traiter dans le même temps, si cela est possible, l'ensemble des varices même si les deux jambes sont variqueuses.
La tendance actuelle est de raccourcir l'immobilisation avec le plus grand souci esthétique, Pour cela on réalise un minimum d'incisions cutanées classiques. L'aspect esthétique de l'intervention est complété par des phlébectomies (on ôte les paquets variqueux inesthétiques grâce à des micro-incisions étagées à l'aide d'un crochet spécial). Enfin, quelques séances de scléroses complémentaires à la chirurgie prendront place en fin de traitement.
Les techniques chirurgicales disponibles :
L'éveinage classique: C'est le «stripping» , technique qui garde encore une large place, en supprimant les points de reflux, en liant les veines perforantes qui fonctionnent à contre-courant et en enlevant les varices les plus volumineuses. - Une incision dans le pli de l'aine est toujours nécessaire: elle permet de lier la veine saphène interne au niveau de sa crosse (là ou elle s'abouche dans la voie veineuse profonde) et également de lier toutes les veines qui se jettent dans cette crosse, pour supprimer le reflux à l'origine de la dilatation de la voie veineuse superficielle.
- Une petite incision à la cheville permettra de retrouver la saphène interne, et d'y introduire le strippeur, pour enlever la veine dans sa totalité.
- La saphène externe si elle est intéressée par le processus variqueux, peut nécessiter un geste chirurgical: résection de sa crosse (derrière le genou) avec ou sans stripping.
L'éveinage par invagination : Il permet d'enlever la veine dans sa totalité en la retournant en doigt de gant, en l'invaginant dans sa propre lumière, sans agression pour les tissus environnants (cette technique non traumatisante s'oppose au stripping classique qui est un éveinage externe «arrachant» la veine grâce à une tige munie d'une olive dont le diamètre est supérieur à celui de la saphène). Cet éveinage «par invagination» peut se réaliser grâce à plusieurs procédés, dont le cryoéveinage : la veine est "collée" par le froid à une sonde guide puis, invaginée dans sa lumière, et ensuite retirée en totalité.
Il ne faut pas confondre le cryoéveinage et la cryochirurgie, autrefois largement commenté dans la presse de vulgarisation et qui consiste à "congeler" sur place la veine saphène, cette technique séduisante entraîne 30% de récidives par reperméabilisation du vaisseau, elle a donc été progressivement abandonnée, sauf pour certains vaisseaux de petit calibre (collatérales). La chirurgie par laser ou radiofréquence procède du mêmes principe, en oblitérant la lumière vasculaire.
Ces interventions peuvent être menées sous anesthésie générale légère, sous anesthésie péridurale ou rachidienne, sous anesthésie loco-régionale (pour les interventions unilatérales). Le mode d'anesthésie sera choisi en fonction de chaque patient et avec l'avis de l'anesthésiste qui vous examinera avant l'intervention. Une prise de sang effectuée auparavant, un examen cardiologique et un bilan biologique et tous les examens jugés nécessaire par le chirurgien, l'anesthésiste ou le cardiologue compléteront évidemment le bilan préopératoire.
L'incision au pli de l'aine est toujours indispensable, associée ou non à une deuxième incision au niveau de la cheville. L'incision derrière le genou n'est réalisée que pour les gestes portant sur la saphène externe. Il est rare que des incisions supplémentaires soit réalisées pour lier de grosses perforantes. Lorsqu'elles sont nécessaires, c'est parce que la lumière vasculaire du tronc principal a été oblitérée (thrombose ou sclérose). En présence de varices, marquées au feutre sur le patient avant l'intervention on réalisera des phlébectomies permettant par de minuscules incisions d'enlever avec un crochet adapté les volumineuses branches variqueuses, inaccessibles à la sclérose postopératoire.
L'intervention dure entre 15 et 40 minutes par jambe, une contention par bandes élastiques étalonnées est installée en salle d'opération gardée 24 heures, elle évite de mettre un drain. Le lendemain de l'intervention, la contention initiale pourra être retirée la nuit et pendant la sieste. Il est conseillé de les conserver de 15 à 30 jours. Cette contention permet de combattre et de prévenir l'oedème des chevilles après l'intervention. En cas d'oedème préexistant à l'opération, la contention pourra être maintenue plus longtemps car cet oedème est long et difficile à faire disparaître lorsqu'il est installé.
Une hospitalisation ambulatoire est maintenant largement utilisée. Elle réduit les dépenses d'assurance maladie et évite les nuits en hospitalisation qui sont en général peu appréciées et le plus souvent inutiles si l'entourage familial peut assurer une surveillance minimale. Sinon, une hospitalisationde 2 à 3 jours est nécessaire en fonction de l'âge et de l'importance des varices. La mobilisation dans le lit, dont les pieds sont surélevés est indispensable, mais le lever se fera le plus tôt possible. Le traitement anticoagulant n'est jamais prescrit de façon systématique, indiqué seulement au cas par cas, chez les patients avec risque de phlébites ou d'embolies pulmonaires.
Une convalescence de 3 à 21 jours est recommandée. En région parisienne compte tenu des conditions de transports en commun souvent difficiles il est souvent nécessaire de prolonger d'une semaine cette convalescence.Pendant cette période, une reprise précoce de l'activité physique ne peut remettre en cause la qualité du résultat final. La petite fatigue du début disparaît en quelques jours, les ecchymoses et les hématomes disparaissent en 3 à 6 semaines, leur sensibilité s'atténue en même temps. Parfois des troubles de la sensibilité sont gênants au niveau de la cheville : ils régressent généralement en quelques mois de façon spontanée.
Le traitement postopératoire Il est variable et peut comporter:
Un traitement général:
- La prise d'anti-inflammatoires par la bouche pendant 10 jours environ (sauf en cas d'antécédent d'ulcère de l'estomac).
- Un traitement phlébotonique à prendre pendant 1 mois également par voie orale
Un traitement local:
- Un gel anti-inflammatoire à appliquer plusieurs fois par jour sur les hématomes jusqu'à leur disparition.
En postopératoire : Vous aurez un rendez-vous avec le chirurgien dans les 2 à 6 semaines après l'intervention. Vous devrez prendre un rendez-vous avec un phlébologue pour le suivi de l'évolution de la maladie variqueuse. La reprise de l'activité physique peut se faire très rapidement, la marche est reprise dès le premier jour postopératoire. Pendant la convalescence une demi-heure à une heure de marche, à votre rythme est conseillée matin et après-midi. L'entraînement sportif peut reprendre progressivement dès la première semaine. La natation peut-être pratiquée dès que la cicatrisation des plaies opératoires est obtenue (10 à 12 jours en moyenne). La pratique de sports, tels que le tennis, le vélo, la course à pied etc. commencera dès le premier mois. Enfin il est important de surveiller son poids, soit pour le maintenir, soit assez souvent pour perdre les kilos qui vous font dépasser votre poids idéal.
Les complications :
Elles sont assez rares, mais existent.
En dehors des complications propres à l'anesthésie (spasme, allergie). les complications les plus fréquentes de cette chirurgie sont:
- La phlébite : c'est la formation de caillots dans les veines profondes des jambes. Complication qui risque de survenir dans tous les types de chirurgie, elle survient dans environ 1% des cas. Très habituellement il s'agit de phlébites touchant des veines profondes de petit calibre, mais l'extension peut se faire vers les veines de gros calibre. Pour éviter l'extension et la récidive de phlébite, lorsque la phlébite est constituée, un traitement anticoagulant prolongé de 4 à 6 mois est proposé. Dans de très rares cas la phlébite se complique d'embolie pulmonaire, c'est à dire de la migration d'un caillot vers les poumons.
- L'infection des plaies : Malgré tous les soins pris pour éliminer les germes du site de l'intervention, parfois (autrefois de 3 à 4% des séries, moins de 1% dans notre série) se produit une infection des cicatrices. Très généralement il s'agit d'une complication assez facilement maîtrisable, qui guérit par des soins locaux et l'administration d'antibiotiques en quelques jours ou semaines. Parfois une reprise au bloc opératoire est nécessaire pour nettoyer le foyer infectieux. Très exceptionnellement un écoulement lymphatique se fait par la cicatrice et met quelques semaines à se tarir.
- La modification de la sensibilité de la face interne des cuisse et de la jambe: Cette complication est également rare et très rarement marquée ou étendue. Elle est due à l'étirement des filets nerveux qui accompagnent le veine saphène et qui subissent l'étirement pendant l'éveinage. Très généralement il s'agit de petites zones cutanées qui ont une perte d'une partie de la sensibilité (sensation de perception à travers du coton). La sensibilité redevient normale en quelques semaines à quelques mois. Très exceptionnellement ce déficit de sensibilité persiste. Parfois cette diminution de la sensibilité s'accompagne de picotements qui eux aussi finissent par disparaître.
- L'aggravation d'un oedème des jambes préexistant: Dans de très rares cas, l'incision au pli de l'aine modifie la circulation lymphatique et aggrave un oedème lymphatique des jambes préexistant. Pour cette raison l'intervention est déconseillée par le chirurgien aux personnes atteintes de ce type d'oedème.
D'autres complications très exceptionnelles existent mais leur fréquence est très faible et il faudrait un véritable cours de médecine pour les citer toutes.
http://infopatients.pagesperso-orange.fr/varices_intro.html






















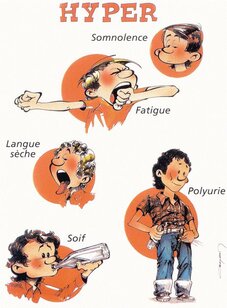











































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/











































 ICI
ICI




ha oui les phlébites !
le médecin de maman vérifie toujours !! elle serait sujette
pour info - OB est en panne---- impossible de déposer des coms-
bonne soirée-