Les hypoglycémies : traitement
 Hypoglycémie = Urgence
Hypoglycémie = Urgence
Pour tout événement inhabituel, anormal ou bizarre, il faut partir du principe qu'il est peut-être en relation avec une hypoglycémie, mais avant d'avaler du sucre, il faut si possible d'abord
vérifier qu'il s'agit bien d'une hypoglycémie (glycémie au doigt) si on n'est pas sûr d'être en hypoglycémie.
 Les moyens
Les moyens
Soi-même
• 10 ou 15 g de sucre, c'est-à-dire 2 ou 3 morceaux de sucre N°4, ou 2 ou 3 bonbons. Le chocolat est moins efficace car il contient des graisses, ce qui ralentit le passage du sucre dans
le sang.
• 1/4 de verre de sirop de grenadine, d'orange, de mandarine, de cassis... ce que vous aimez, complété avec de l'eau. C'est encore mieux parce que le sucre est liquide (il agira plus
rapidement, et la salive manque parfois lorsqu'on est en hypoglycémie). Ces sirops contiennent habituellement 800 grammes de sucre par litre et 25 millilitres de sirop pur contiennent donc
l'équivalent de 4 morceaux de sucre N°4. Vous avez le choix entre transporter le litre dans votre poche comme le font certains avec d'autres boissons... ou trouver un petit flacon de 50 ou 75 ml
en matière plastique incassable avec goulot allongé.
• Collation d'urgence = aliments glucidiques purs : confiture, pain, biscuits... par opposition à la collation habituelle régulière, prévue en
fonction du schéma insulinique, qui doit comporter un apport mixte et équilibré en glucides, lipides et protides.
|
Toujours avoir du sucre sur soi
|
On dit habituellement «10 grammes et 10 minutes» ce qui signifie qu'il faut prendre au moins 10 grammes de sucre, que les symptômes disparaîssent habituellement en 10 minutes, et qu'il faut
reprendre 10 grammes de sucre si les symptômes n'ont pas complètement disparu 10 minutes après la première prise de sucre.
On peut prendre plus que 10 grammes, mais cela ne fera pas disparaître les symptômes plus rapidement. Par contre, attendre plus longtemps que 10 minutes pour reprendre du sucre alors que les
symptômes n'ont pas complètement disparu, serait une erreur.
Ceci ne concerne bien entendu que les hypoglycémies «habituelles» et pas les hypoglycémies dues à une cause exceptionnelle (repas sauté, activité physique importante inopinée...).
Par l'entourage
• Sucre mouillé, confiture, sirop, boisson sucrée
Si le diabétique est conscient, on se heurte parfois à un problème de refus du resucrage : le diabétique
refuse d'absorber du sucre ou tout aliment ayant un goût sucré. Dans son esprit embrumé par l'hypoglycémie «sucre = non», et le diabétique refuse catégoriquement de prendre «le sucre interdit»
avant même d'y avoir goûté. Parfois même, il refuse catégoriquement d'admettre qu'il est en hypoglycémie, ce qui ne facilite pas les choses. Pour ne pas favoriser cette réaction, dites à votre
entourage d'agir avec tact, par exemple en vous disant : «Tiens, prend ça» éventuellement en ajoutant «pour me faire plaisir», mais jamais «tu es en
hypoglycémie, tiens prends du sucre».
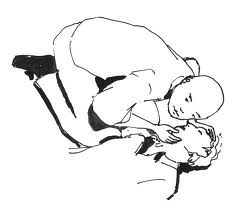
Si le diabétique est inconscient :
- Le mieux est de l'allonger sur le sol, couché sur le côté (position latérale de sécurité) et lui tourner la tête sur le côté.
- Le produit sucré doit être placé entre les dents et la joue, ou sous la langue. En effet, le diabétique ne pourra pas avaler et il faut éviter que le produit sucré aille dans les poumons.
- Le sucre doit être mouillé (quelques gouttes d'eau sur chaque morceau de sucre) car le diabétique n'est pas capable de le mélanger avec de la salive, mais un produit sucré semi-liquide est
préférable (sirop, confiture...) à un produit solide comme les morceaux de sucre ou à un produit liquide comme une boisson sucrée.
- Ne pas utiliser une grande quantité de produit sucré : une ou deux cuillères à café de sirop ou de confiture suffisent.
• Glucagon
- Le glucagon est une hormone qui s'oppose aux effets de l'insuline et oblige le foie à produire du sucre à partir de ses réserves en glycogène.
- Le pancréas fabrique du glucagon pendant l'hypoglycémie, mais une injection de glucagon (produit vendu sous le nom de Glucagen) en apporte rapidement un gros supplément.
- L'injection de glucagon est habituellement faite en intramusculaire car cela agit plus rapidement
qu'une injection sous-cutanée.
- La remontée de la glycémie se produit 10 à 15 minutes après l'injection intramusculaire.
- En cas d'inefficacité après 15 minutes, elle peut être renouvelée sans inconvénients.
- La production de sucre par le foie entraînée par le glucagon est transitoire pendant une quinzaine de minutes. Il faut donc obligatoirement manger après une injection de glucagon.
- Le glucagon est sans aucun danger, même si la perte de connaissance n'est pas due à une hypoglycémie, même si la perte de connaissance à lieu en forte hyperglycémie, et même chez les personnes
non diabétiques.
- Si les réserves en glycogène du foie sont basses (après un effort musculaire très prolongé par exemple) la libération de sucre sera faible.
- Le glucagon ne doit pas être utilisé chez les diabétiques traités par des sulfamides
hypoglycémiants.
• Sérum glucosé
- L'injection intraveineuse de sérum glucosé, de préférence hypertonique à 30 %, est le traitement de choix des hypoglycémies, mais elle nécessite une personne compétente car l'injection doit
absolument être faite dans une veine (il y a risque de nécrose si l'injection est faite sous la peau ou dans le muscle).
- En aucun cas, il ne faudrait perdre du temps à trouver une veine chez une personne «difficile à piquer» ou chez une personne agitée. Dans ce cas, faire une injection intramusculaire de
glucagon.
- Il faut également manger après cette injection car la quantité de sucre que l'on injecte est relativement faible.
 Le choix des moyens
Le choix des moyens
Le choix des moyens dépend :
• de ce que l'on a sur soi ou à proximité,
• de la sévérité de l'hypoglycémie,
• de la cause de l'hypoglycémie,
• de l'heure prévue du prochain repas.
Par exemple :
• pour une hypoglycémie peu importante qui apparaît progressivement une heure avant le repas du soir, et que l'on n'a pas eu d'activité sportive dans l'après-midi, 2 morceaux de sucre ou une
tranche de pain peuvent suffire,
• par contre, pour la même hypoglycémie peu importante qui apparaît progressivement une heure avant le repas du soir, mais après une activité sportive importante dans l'après-midi, il faut
prendre 4 à 6 morceaux de sucre et plusieurs tranches de pain (car les circonstances permettent de supposer que les réserves en glycogène du foie ont été diminuées par l'activité sportive),
• pour une hypoglycémie importante qui s'est installée brutalement une heure après le petit déjeuner, et que le repas de midi est prévu seulement trois heures plus tard, il faut prendre d'abord 4
à 6 morceaux de sucre, et quand le malaise sera fini il faut également prendre une bonne collation,
• pour une hypoglycémie très importante qui a nécessité l'injection de glucagon ou de sérum glucosé par l'entourage, il faut absolument prendre du sucre et une collation correcte, car l'effet de
l'injection est transitoire.
 Après le malaise
Après le malaise
L'hospitalisation est inutile sauf en cas d'hypoglycémies répétées.
Il faut comprendre ce qui s'est passé. Ceci pour deux raisons :
• Pour déterminer s'il faut faire une prévention de la récidive immédiate de l'hypoglycémie, par un apport alimentaire supplémentaire après le malaise, même s'il a totalement disparu.
Cette prévention de la récidive immédiate est toujours nécessaire lorsqu'il y a eu une activité physique importante qui a abaissé les réserves en glycogène du foie et des muscles.
• Pour déterminer quel peut avoir été le facteur déclenchant de l'hypoglycémie :
- s'il y a un facteur déclenchant, il faudra prendre ultérieurement les mesures nécessaires pour éviter de se retrouver dans une situation identique,
- s'il n'y a pas de facteur déclenchant évident, il faudra adapter les doses d'insuline du lendemain.
Il y a trois sortes d'hypoglycémies :
• Hypoglycémies régulières = survenant assez régulièrement certains jours à la même heure => Adaptation des doses et de l'alimentation.
• Hypoglycémies occasionnelles explicables = survenant occasionnellement et pour lesquelles on trouve une explication => Prendre les mesures nécessaires pour ne plus se retrouver dans une
telle situation, ou adapter son traitement la prochaine fois que l'on se retrouvera dans une situation analogue (activité sportive par exemple).
• Hypoglycémies occasionnelles non explicables = survenant a priori sans facteur déclenchant et sans explication => Il faut prendre l'avis de son médecin car le type d'insuline et le nombre
d'injections sont peut être à modifier.
Pour différencier ces différents types d'hypoglycémies, l'analyse du carnet du diabétique est précieuse si celui-ci est bien tenu : «Carnet de bord» avec
la colonne «Observations» riche en renseignements.

Après une hypoglycémie, il faut comprendre ce qui s'est passé :
|
•
|
pour déterminer s'il faut faire une prévention de la récidive immédiate de l'hypoglycémie
|
|
•
|
pour déterminer quel peut avoir été le facteur déclenchant de l'hypoglycémie
|
|
•
|
pour prendre les mesures nécessaires pour éviter de se retrouver ultérieurement dans une situation identique
|
|
 La prévention de l'apparition des hypoglycémies
La prévention de l'apparition des hypoglycémies
Chez le diabétique non insulinodépendant
Les causes d'hypoglycémie chez le diabétique non insulinodépendant sont essentiellement :
• les périodes d'activité physique inhabituelles lorsque les précédents repas avaient comporté peu de glucides, ou si le diabétique ne prend pas la précaution de s'alimenter pendant et après
l'activité physique,
• la prise de boissons alcoolisées à jeun (l'alcool empêche la libération de sucre par le foie).
La prévention des hypoglycémies passe donc par :
• des repas comportant des aliments non glucidiques (les aliments non glucidiques, notamment les fibres et les protéines, permettent d'éviter que la glycémie ne s'élève à un niveau conduisant au
passage dans les urines d'une partie des glucides du repas).
• des mesures d'alimentation avant, pendant et après l'activité,
• l'abstention vis-à-vis des boissons alcoolisées, sauf en quantité modérée et uniquement lors des repas.
Chez le diabétique insulinodépendant
La prévention des hypoglycémies passe également par des règles simples :
• Repas comportant des aliments non glucidiques (les aliments non glucidiques, notamment les fibres et les protéines, permettent d'éviter que la glycémie ne s'élève à un niveau conduisant au
passage dans les urines d'une partie des glucides du repas).
• Respect des heures des repas lorsque le schéma insulinique le demande, c'est-à-dire lorsque l'on n'utilise pas un schéma «basal-bolus».
• Respect des heures d'injection d'insuline par rapport aux repas.
• Ne pas oubier de bien homogénéiser l'insuline retard avant l'injection, sinon cela conduit en fait à s'injecter de l'insuline qui agira plus rapidement que d'habitude en raison d'une quantité
moindre de «produit retard» dans l'insuline que l'on a injectée.
• Faire les injections à l'intérieur d'une même zone d'injections avant de changer de zone, sans chevaucher les endroits d'injections.
• Technique impeccable pour les injections d'insuline.
• Précautions habituelles en cas d'activité physique importante :
- baisser les doses, ou manger avant pendant et après, ou les deux,
- ne pas faire une injection dans une zone qui travaillera beaucoup pendant le sport (par exemple, les cuisses avant de faire du vélo, le bras droit avant de faire du tennis chez les
droitiers...),
- en cas d'effort très important dans l'après-midi ou la soirée, ne pas oublier de prendre une collation supplémentaire au coucher, pour ne pas faire d'hypoglycémie pendant la nuit.
• Bien entendu, abstention vis-à-vis des boissons alcoolisées, sauf en quantité modérée et uniquement lors des repas.
|
Mieux vaut prévenir que guérir
|
 La prévention de la gravité des hypoglycémies
La prévention de la gravité des hypoglycémies
• Toujours avoir du sucre sur soi.
• Port d'une carte de diabétique mentionnant que l'on doit recevoir du sucre ou une boisson sucrée, que l'on en a sur soi, et la façon de le donner.
• Eviter de se retrouver dans des situations d'hypoglycémie, sans pouvoir y faire face soi-même ou sans que l'entourage puisse y faire face (sucre sur soi, paquet de biscuits laissé dans la boîte
à gants de la voiture, en voyage prévoir que le train peut avoir du retard et que l'on ne pourra pas manger à l'heure, qu'il peut y avoir un bouchon sur l'autoroute et que l'on ne pourra pas
prendre du sucre s'il se trouve dans le coffre de la voiture...).
• Le diabétique vivant seul doit prévenir son entourage : «si je ne vous ai pas dit bonjour en partant, si je n'ai pas ouvert mes volets, si je ne suis
pas à l'heure au travail... c'est que je suis en hypoglycémie. La clé de ma porte est à tel endroit, le glucagon est à tel endroit...».
• A l'hôtel ou pour les voyages de nuit en couchette, il est prudent de se faire réveiller par le portier de l'hôtel, le contrôleur des wagons-lits... Mettre également sa carte de diabétique en
évidence sur sa table de nuit à l'hôtel ... c'est simple et efficace pour informer que l'on est diabétique alors que l'on est sans connaissance.
• En cas de troubles digestifs empêchant l'alimentation, toujours voir son médecin (hospitalisation éventuelle).

|
La prévention de l'apparition
des hypoglycémies est possible
La prévention de la gravité
des hypoglycémies l'est également
|
www.diabsurf.com






























































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


