|
|
Rappel des bases physiopathologiques sur lesquelles établir une revue critique du problème.
Ces fait sont brefs et bien établis; ils sont au nombre de trois:
1 -
L’insuline est, par excellence, l’hormone de l’anabolisme glucidique, lipidique et protidique. Elle permet en outre d’optimiser le catabolisme oxydatif du glucose par les cellules cibles
insulinodépendantes.
2 - En cas de carence profonde en insuline, on constate un catabolisme accéléré dans les trois grands métabolismes, ce qui
s’accompagne d’une fonte de la masse grasse et de la masse maigre musculaire, donc d’un amaigrissement. La perte de poids est très rapide et très rapidement corrigée par l’insuline
exogène, le poids étant restitué à l’état antérieur.
3 - Concernant maintenant l’évolution du poids corporel dans les populations, on sait qu’après une diminution rapide dans les
toutes premières années de la vie, le BMI moyen (Index de Quetelet = Poids/Taille2) augmente aussi bien chez l’homme que chez la femme entre 18 et 70 ans (1). En d’autres termes, prendre
du poids est un phénomène peut-être regrettable mais qui semble physiologique. En outre, on assiste au fil des décennies à une augmentation de la masse grasse par rapport à la masse
maigre, c’est-à-dire à la masse musculaire qui diminue. En d’autres termes, les sujets ont tendance à engraisser, même à poids constant, a fortiori à poids croissant.
Qu’est-ce qui a amené tant de médecins (et de patients) à penser que l’insuline fait grossir?
Les arguments sont multiples:
- Le premier a déjà été signalé: lorsque l’on corrige une carence insulinique profonde par de l’insuline exogène, la reprise de
poids est spectaculaire, 10 kg perdus peuvent être repris en 2 ou 3 semaines. Ceci concerne les diabétiques insulinodépendants (type 1).
- Tout aussi caricaturale est la prise de poids souvent observée à la mise à l’insuline des diabétiques non insulinodépendants,
nous y reviendrons en détail.
- Il est indiscutablement des cas de diabétiques insulinodépendants qui deviennent obèses, ils sont relativement peu
fréquents.
- Ne parlons pas de ce qui est néanmoins resté en mémoire.
- Il est habituel de dire que dans les hypoglycémies organiques par tumeur b langerhansienne le patient finit par prendre 2 ou 3
kg quand il comprend ou apprend que les prises glucidiques fréquentes, c’est-à-dire les prises alimentaires fréquentes, préviennent les hypoglycémies les plus graves.
A côté de ces faits d’observation indiscutables mais qui demandent interprétation, il existe un certain nombre d’autres éléments
qui ont conduit à la confusion dénoncée :
- Quelques diabétiques jeunes, en particulier des adolescentes, ont depuis longtemps remarqué que se faire une dose minimale
d’insuline permet de contrôler son poids (sans prendre la mesure que cette manipulation se fait au détriment de la glycémie avec un risque accru de complications de micro et de
macroangiopathie sévères). On peut dire a contrario que les patientes et patients qui se font plus d’insuline, en réalité se soignent mieux, sont plus gros.
- Ce comportement pathogène est facilité par l’obsession de la minceur que l’on rencontre dans notre société et qui touche
particulièrement les femmes et particulièrement les femmes jeunes et les adolescentes. Ce comportement va de paire avec les troubles du comportement alimentaire fréquemment rencontrés
dans ces populations. Il est peut-être également entretenu chez certains patients par la peur panique de l’hypoglycémie qui entraîne parfois des compulsions alimentaires inadaptées mais
irrépressibles, qui pourraient conduire à une prise de poids ... si la manipulation de l’insuline ne l’empêchait ! Cette manipulation perverse de l’insuline peut être assimilée d’une
certaine façon à un trouble du comportement alimentaire. La peur panique de l’hypoglycémie peut en revanche conduire à utiliser des doses infraphysiologiques d’insuline.
A côté des points ci-dessus, quels sont les faits mesurés ?
Les faits
concernant les relations entre insuline et prise de poids, outre ce qui est contenu ci-dessus, peuvent être tirés d’une analyse simple de la littérature. Ils sont, comme souvent en
clinique, en apparence contradictoires. Un certain nombre d’études contrôlées démontre qu’il y a une certaine prise de poids au cours de l’insulinothérapie; d’autres études ou
constatations vont à l’encontre.
L’étude dite DCCT faite aux Etats-Unis sur un large groupe de diabétiques insulinodépendants jeunes a montré que l’évolution du poids dans le groupe traité de façon intensive était plus
importante que dans le groupe traité de façon conventionnelle (2). Plus précisément, il a été constaté qu’il y avait significativement plus de sujets devenus obèses (définis par BMI chez
l’homme > 27,8 et chez la femme > 27,3) dans le groupe traité de façon intensifiée, quels que soient l’âge ou le sexe : 8,7 cas d’obésité pour 100 années/patients dans le groupe
intensifié pour 5,0 cas pour 100 années/patients dans le groupe conventionnel (p<0,001). Ainsi, après 10 ans de suivi, on pouvait constater un pourcentage de surcharge pondérale de
33,1 % dans le groupe intensifié contre 19,1 % dans le groupe conventionnel (p<0,001).
Dans l’étude dite UKPDS (3) sur la prise en charge des diabétiques de type 2 au début de leur affection, le groupe traité par
insuline d’emblée, mais aussi le groupe traité par des stimulants de l’insulinosécrétion à savoir les sulfamides hypoglycémiants, ont pris significativement plus de poids que les patients
traités par régime seul ou par metformine, en notant bien que tous les groupes ont pris significativement du poids en 15 ans. La prise de poids moyenne en 15 ans a été :
- de 2,5 kg dans le groupe traité par régime seul,
- elle a été de 6,2 kg dans le groupe traité par insuline,
- de 4,2 kg dans le groupe traité par sulfamides en 1ère intention,
- de 2,8 kg environ dans le groupe traité par metformine.
En revanche, on peut citer au moins 2 arguments pour montrer que l’insuline ne fait pas grossir, en particulier l’étude dite du
Veterans Administration (VA CSDM) (4) qui a consisté à mettre à une insulinothérapie intensifiée des diabétiques non insulinodépendants. Les auteurs ont pu montrer qu’ils étaient capables
de normaliser totalement l’hémoglobine glyquée de ces diabétiques non insulinodépendants suivis de façon très intensifiée, avec un soutien psychologique, technique et diététique
intensifié : ces auteurs n’ont pas observé de prise de poids dans cette étude.
Un autre argument, qui est contre le rôle de l’insuline per se comme facteur d’obésité, est le très grand nombre de diabétiques
insulinodépendants qui « vivent dans l’hypoglycémie », en tout les cas font des hypoglycémies fréquentes et éventuellement sévères, sont souvent d’une très grande minceur. Il est
d’ailleurs établi que les hypoglycémies sont d’autant plus fréquentes que le sujet est mince (5).
MECANISMES MIS EN JEU DANS LA PRISE DE POIDS SOUS INSULINE.
Dans une
étude de N.G. Carlson, P.J. Campbell et coll. (6) ces auteurs ont comparé de façon extensive l’évolution sous insulinothérapie intensifiée de 6 diabétiques insulinodépendants, comparés à
6 sujets sains. La comparaison a porté sur la composition corporelle, sur la dépense énergétique en chambre calorimétrique et sur la déduction des flux métaboliques. Ces auteurs ont
constaté qu’ils obtenaient une amélioration considérable de la glycémie à jeun, passant de 14,8 mmol/l en moyenne à 7,7 mmol/l et une amélioration nette de l’hémoglobine glyquée en deux
mois seulement, l’HbA1c passant de 12,9 à 9,6 %. Ils constataient que la glycosurie s’effondrait de 78 g/24 h. à 7 g/24 h. Parallèlement ils ont observé une prise de poids de 2,6 kg
pendant ces deux mois, rapportée pour 2,4 kg à une augmentation de la masse grasse, avec une diminution de la dépense énergétique de 5 %. Ces auteurs concluaient que la prise de poids
dans cette étude était expliquée pour 70 % par une diminution de la glycosurie, et pour 30 % par une diminution des dépenses énergétiques, elle-même expliquée par une diminution du
recyclage des triglycérides en acides gras libres, à la diminution du métabolisme non oxydait du glucose et des protéines.
CONCLUSIONS :
Notre interprétation des phénomènes ci-dessus décrits est que :
1) Quand une carence en insuline s’installe et s’accompagne d’une perte de poids, la correction de cette carence en insuline
s’accompagne d’une restitution pour revenir au statu quo ante. Il s’agit d’une prise de poids qui est une restauration d’un état pathologique qui est corrigé.
2) Dans le diabète non insulinodépendant, la surconsommation calorique est souvent compensée par la déperdition urinaire de
glucose. Ainsi des diabétiques non insulinodépendants qui auraient tendance à grossir davantage arrivent à maintenir leur poids du fait de cette « soupape » de « sécurité »(!). La mise
sous insuline, en faisant disparaître la glycosurie, démasque l’inadéquation du régime alimentaire et conduit à rétablir ce qui aurait été le devenir de ces patients s’ils n’avaient pas
été diabétiques et glycosuriques : prendre du poids (ce qu’ils avaient déjà fait avant de devenir diabétiques !). Dans ce dernier cas, l’insulinothérapie corrige enfin une situation
pathologique qui démasque une autre situation pathologique qui est l’obésité et son développement.
Nous serions donc tentés de répondre à la question «l’insuline fait-elle grossir?». Non: l’insuline fait prendre du poids
à ceux qui en ont besoin et à ceux qui sont doués pour prendre du poids et mangent ce qu’il faut pour en prendre. Tant que l’insuline ne leur est pas apportée, ou si l’insuline ne leur
est pas apportée en quantité adéquate (le premier cas concerne les diabètes non insulinodépendants très mal équilibrés pas encore mis à l’insuline, le deuxième cas correspond aux
diabétiques insulinodépendants et non insulinodépendants qui manipulent leurs doses d’insuline pour ne pas grossir), cette carence en insuline relative ou absolue masque la tendance à
grossir. La mise à l’insuline la révèle mais ne la crée pas.
En d’autres termes, l’insuline en quantité adéquate associée à un régime adéquat ne fait pas grossir ; en revanche trop manger ET
une quantité d’insuline adaptée font grossir.
BIBLIOGRAPHIE
1. Vague J. Graisse diabétogène et
athérogène. Journées de Diabétologie de l’Hôtel Dieu, 1991, Flammarion Méd Sciences Ed. 273-296.
2. The Diabetes Control and Complications Trial Research Group. Adverse events and their association with treatment regimens in the diabetes control and complications trial. Diab Care,
1995, 18, 1415-1427.
3. Uk Propective Diabetes Study (UKPDS). Intensive blood-glucose control with sulfonylureas or insulin compared with conventional treatment and risk of complications in patients with
type 2 diabetes (UKPDS 33). The Lancet 1998, 352, 837-53.
4. Abraira C, Colwell JA, Nuttall FQ et al. Veterans Affairs Cooperative Study on glycemic control and complications in type II diabetes (VA CSDM). Diab Care 1993, 329, 1112-1123.
5. Goldgewicht C, Slama G, Papoz L, Tchobroutsky G. Hypoglycaemic reactions in 172 type 1 (insulin-dependant) diabetic patients. Diabetologia, 24, 1983, 95-99.
|
<spacer height="2512" type="block" width="1">
|




















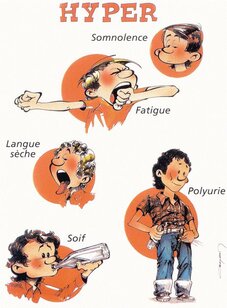










































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


