Gare au rejet de greffe !
Le rejet de la greffe est un des risques des transplantations. Ce phénomène résulte de la réaction du système
immunitaire vis-à-vis du greffon, considéré comme un intrus. Découvrez l'essentiel sur ce mécanisme et les complications qu'il peut entraîner.
Décrire en détails la réaction immunitaire pouvant conduire au rejet de l'organe nécessiterait plusieurs centaines de
pages. C'est pourquoi nous nous sommes limités à vous présenter les grandes lignes de ce phénomène complexe.
Réaction immunitaire
 La réaction du système immunitaire face à l'organe greffé est comparable à celle mise en oeuvre en cas d'infection. Le greffon est considéré
comme un intrus contre lequel les défenses de l'organisme se mobilisent. Les principaux responsables de ce phénomène sont les antigènes, les anticorps et les lymphocytes T.
La réaction du système immunitaire face à l'organe greffé est comparable à celle mise en oeuvre en cas d'infection. Le greffon est considéré
comme un intrus contre lequel les défenses de l'organisme se mobilisent. Les principaux responsables de ce phénomène sont les antigènes, les anticorps et les lymphocytes T.
Pour comprendre ce phénomène, il faut savoir qu'à la surface de toutes nos cellules sont présentes des molécules, appelées
antigènes du système HLA (Human Leucocyte Antigen). Ces dernières permettent aux lymphocytes T de différencier les agents étrangers (greffe, bactéries, virus.) de nos propres cellules.
Chaque individu dispose d'antigènes HLA qui lui sont propres. Ainsi la probabilité d'avoir deux individus aux antigènes HLA identiques est exceptionnellement faible et la compatibilité entre
donneurs n'est donc jamais de 100 %.
Une fois les cellules du greffon identifiées comme n'appartenant pas à notre propre corps, une cascade de réaction
provoquent la sécrétion d'anticorps et la prolifération de cellules tueuses (lymphocytes T), qui infiltrent le greffon et le détruisent. L'intensité de la riposte immunitaire dépend du
receveur et de la nature des tissus.
Trois types de rejets
La transplantation d'un organe est toujours accompagnée par une réponse du système immunitaire de l'organisme receveur.
Cette réponse se traduit par le rejet de l'organe. L'analyse des mécanismes de cette réaction a permis la mise au point de molécules évitant sa survenue. Ces molécules ont pour objet de diminuer
la réaction du système immunitaire et sont donc qualifiées d'immunosuppresseurs. On distingue trois types de rejets :
 Rejet hyper aigu : Ce type de rejet intervient dans les
heures suivant la transplantation, aussi bien après des greffes de rein, de coeur ou de foie. Cette réaction se manifeste par la thrombose des vaisseaux irriguant le greffon qui de fait, se
nécrose. Ce type de rejet est du à la présence d'anticorps pré-existant chez le receveur et dirigés contre les antigènes portés par le greffon. La prévention de ce type de rejet réside dans la
pratique systématique de l'épreuve de compatibilité lymphocytaire avant la greffe.
Rejet hyper aigu : Ce type de rejet intervient dans les
heures suivant la transplantation, aussi bien après des greffes de rein, de coeur ou de foie. Cette réaction se manifeste par la thrombose des vaisseaux irriguant le greffon qui de fait, se
nécrose. Ce type de rejet est du à la présence d'anticorps pré-existant chez le receveur et dirigés contre les antigènes portés par le greffon. La prévention de ce type de rejet réside dans la
pratique systématique de l'épreuve de compatibilité lymphocytaire avant la greffe.
 Rejet aigu cellulaire : Le rejet aigu survient au-delà du
quatrième jour de greffe. Il apparaît essentiellement dans les trois premiers mois suivant la greffe avec un pic durant le premier mois. Le mauvais suivi des traitements antirejet peut cependant
relancer le phénomène quelle que soit l'ancienneté de la greffe. A l'origine de ce rejet, les lymphocytes reconnaissent les antigènes du donneur. Ainsi alertés, ils prolifèrent, envahissent le
greffon et le détruisent. Des signes fonctionnels et cliniques permettent au médecin d'être averti avant d'arriver à cette extrémité. Un traitement contrecarrant cette réponse immunitaire est
engagé et est le plus souvent efficace. La précocité de la prise en charge est capitale.
Rejet aigu cellulaire : Le rejet aigu survient au-delà du
quatrième jour de greffe. Il apparaît essentiellement dans les trois premiers mois suivant la greffe avec un pic durant le premier mois. Le mauvais suivi des traitements antirejet peut cependant
relancer le phénomène quelle que soit l'ancienneté de la greffe. A l'origine de ce rejet, les lymphocytes reconnaissent les antigènes du donneur. Ainsi alertés, ils prolifèrent, envahissent le
greffon et le détruisent. Des signes fonctionnels et cliniques permettent au médecin d'être averti avant d'arriver à cette extrémité. Un traitement contrecarrant cette réponse immunitaire est
engagé et est le plus souvent efficace. La précocité de la prise en charge est capitale.
 Rejet chronique : C'est la principale cause d'échec des
greffes. S'installant insidieusement au cours du temps, le rejet chronique diminue la durée de vie des greffons. Le mécanisme est assez simple mais difficile à combattre. L'inflammation qui règne
au niveau du greffon, même réprimée par le traitement antirejet, provoque une fibrose des vaisseaux dont les
parois s'épaississent lentement. L'irrigation devient alors insuffisante et les fonctions de l'organe se détériorent.
Rejet chronique : C'est la principale cause d'échec des
greffes. S'installant insidieusement au cours du temps, le rejet chronique diminue la durée de vie des greffons. Le mécanisme est assez simple mais difficile à combattre. L'inflammation qui règne
au niveau du greffon, même réprimée par le traitement antirejet, provoque une fibrose des vaisseaux dont les
parois s'épaississent lentement. L'irrigation devient alors insuffisante et les fonctions de l'organe se détériorent.
Le cas particulier de la greffe de moelle osseuse
Une greffe de moelle osseuse est nécessaire lorsque certaines cellules du système immunitaire sont défaillantes. Des
cellules sont alors prélevées dans la moelle osseuse d'un donneur alors qu'elles n'ont pas encore de fonction précisément déclarée (cellules souches). Ces cellules sont ensuite injectées à un
receveur et vont coloniser sa moelle osseuse pour devenir ses futures cellules immunitaires. En plus du risque de rejet de la greffe par le receveur, les cellules greffées peuvent également
reconnaître le receveur comme étranger. Dans ce cas, c'est le greffon qui réagit contre l'hôte et non l'inverse.
Les traitements antirejet
Après une greffe, la prévention du rejet passe par une inhibition ou au moins une réduction des réactions immunitaires. Les
médecins disposent de plusieurs molécules, mises au point durant les deux dernières décennies. Ces médicaments vont agir à différents niveaux des réactions immunitaires pour en limiter
l'expansion et l'ardeur. Ils peuvent agir sur les lymphocytes T, en empêchant l'activation et la prolifération de ces mêmes lymphocytes ou en bloquant l'infiltration du greffon. Pour en
savoir plus sur ces traitements, reportez-vous à notre article "L'importance des traitements
antirejet".
David Bême

 Forum Don d'organes
Forum Don d'organes
 Forum Greffes
Forum Greffes
http://www.doctissimo.fr/html/dossiers/greffes_transplantation/articles/sa_7783_greffes_mecanisme_rejet.htm




















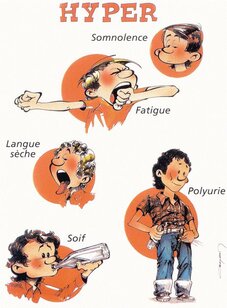










































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI La réaction du système immunitaire face à l'organe greffé est comparable à celle mise en oeuvre en cas d'infection. Le greffon est considéré
comme un intrus contre lequel les défenses de l'organisme se mobilisent. Les principaux responsables de ce phénomène sont les antigènes, les anticorps et les lymphocytes T.
La réaction du système immunitaire face à l'organe greffé est comparable à celle mise en oeuvre en cas d'infection. Le greffon est considéré
comme un intrus contre lequel les défenses de l'organisme se mobilisent. Les principaux responsables de ce phénomène sont les antigènes, les anticorps et les lymphocytes T.



Belle journée chez toi..;sans greffe.... bises