DNID - DIABETE DE TYPE 2
L'insulinothérapie : quand et comment ?
Voir MAJ 2009 : [Lire]
Aprés des années d'évolution, un DNID peut se
décompenser malgré un traitement bien conduit et une diététique correctement suivie. On peut considérer que la prise journalière de 3 DAONIL 5 et 3 GLUCOPHAGE 850 +/- un essai d'un inhibiteur des
alpha-glucosidase est le traitement médical maximum.
Esculape L'arrivée des glitazones ne parait pas avoir modifié de façon nette la prise en charge du DNID [Lire] (A suivre).
L'insulinothérapie du DNID , si elle améliore les glycémies en favorisant le métabolisme du glucose par les muscles (bénéfice biologique à court terme) elle stimule la lipogénèse et
facilite la prise de poids (obésité androïde avec aggravation de l'insulinorésistance)
Plusieurs circonstances peuvent expliquer le déséquilibre glycémique:
-
L'insulinothérapie s'incrit dans l'aggravation progressive du DNID malgré un traitement maximal et devient une nécessité parfois provisoire
mais souvent définitive.
- Le patient ne prend plus ou mal son traitement...
- Une pathologie intercurrente décompense le diabète. L'insulinothérapie pourra être récusée ou provisoirement instaurée.
- Le patient prend un médicament hyperglycémiant, en particulier des corticoïdes et ce même en infiltration locale, pommade, lotion
- Un abandon ou une mauvaise observance du traitement hygiéno-diététique. La décompensation s'accompagne d'une prise de poids : L'insulinothérapie est contre-indiquée
DIAGNOSTIC
Une HbA1C > 8% sur au moins deux controles successifs chez un patient déjà au régime avec un traitement maximal par 2 ou 3 antidiabétiques oraux.
La sémiologie est souvent pauvre limitée à une asthénie et à une polyurie . Une soif inhabituelle est également évocatrice
La biologie confirme le déséquilibre global : glycémies à jeûn, post-prandiales et HbA1C, glucosurie.
L'association glucosurie-acétonurie signe l'acidocétose càd une urgence thérapeutique.
CAT
Il faut donc rechercher:
---- Un mauvais suivi médicamenteux (poids stable ou amaigrissement)
---- Un abandon du traitement hygièno-diététique avec prise de poids, contre-indiquant l'insulinothérapie
---- Un traitement hypoglycémiant associé
---- Un problème organique souvent accompagné d'un amaigrissement : infection intercurrente (urine, bronchopulmonaire, dentaire,...), une décompensation cardiaque : ischémie voire IDM sans
douleur, insuffisance cardiaque, dysthyroïdie, cancer en particulier pancréas.
Outre la recherche d'une infection bactérienne clinique et biologique (Nf, VS/CRP, ECBU), la microalbuminurie doit être évaluée. [Lire]
INSULINOTHERAPIE
L'insuline doit alors être proposée soit dans la contexte transitoire d'une pathologie intercurente soit dans le contexte non pas d'un palier de gravité mais comme un complément
thérapeutique du diabète.
Une HbA1C > 8% sur au moins deux controles successifs chez un patient déjà au régime avec un traitement maximal par 2 ou 3 antidiabétiques oraux nécessite
une insulinothérapie.
Entre 6,6 et 8 sur deux controles successifs l'insulinothérapie peut être instaurée si les bénéfices semblent supérieurs aux inconvénients.
Les antidiabétiques oraux doivent être conservés, éventuellement en diminuantt la posologie.
La mise en route d'une insulinothérapie reste une étape effrayante pour la plupart des patients et signe une aggravation du diabète. Le choix du matériel utilisé est trés important et les stylos
préremplis jetables (Novolet®, Lillypen®) apportent un confort d'utilisation et dédramatisent en partie ce traitement. L'insuline LANTUS ° qui permet une seule injection par jour peut être
priviligiée [Lire]
Un bilan ophtamologique doit être pratiqué avant la mise en route du traitement, puis 6 mois plus tard car il existe un risque d'aggravation transitoire de la rétinopathie.
L'objectif devrait être une HbA1C < 6,5% en particulier s'il existe une rétinopathie diabétique et une glycémie à jeûn < 1,60 g/l..
Bien que le schéma classique comprenne une injection matin et soir avec controle glycémique avant l'injection, il semble judicieux de choisir une insulinothérapie minimale (associée aux
antidiabétiques oraux par utilisation d'une insuline retard type NPH (Umuline°, Insulatard°, Insuman°,...) faite le soir, au coucher.
L'insuline LANTUS ° qui permet une seule injection par jour peut être priviligiée [Lire]
On débute généralement par une dose faible (6 à 10 unités) avec une progression par palier de 2 unités jusqu'à l'objectif fixé.
Idéalement; deux mesure de glycémie sont nécessaires : une avant l'injection pour assurer l'absence du risque d'hypoglycémie nocturne ( cf infra NB 4 ) et une à jeûn
pour controler l'objectif glycémique.
Ce n'est qu'en cas d'échec que l'on reviendra au protocle à 2 injections par jour en arrétant les sulfamides hypoglycémiants mais en conservant les biguanides et/ou les inhibiteurs des
alpha-glucosidases
NB 1 : la mise en route du traitement par insuline s'accompagne généralement d'une prise de poids. En effet, à alimentation égale, la simple correction de la glucosurie fournit
un apport énergétique non négligeable. Il est donc indispensable de revoir les mesures hygiéno-diététiques, de diminuer l'apport calorique et/ou d'augmenter l'activité physique.
NB 2 : La mise en route d'une insulinothérapie ne transforme pas un DNID en un DID. On a souvent intérêt à proposer un traitement limité dans le temps (15 à 30 jours) avec
ensuite essai de retour au seul traitement oral.
NB 3 : Il semble judicieux de proposer une courte hospitalisation lorsque deux injections par jour sont nécessaires. Elle permet d'optimiser le traitement, d'apprendre à utiliser
le matériel et de refaire le point sur la diététique en sachant que l'alimentation hospitalière reste bien différente de l'alimentation à la maison et qu'un ajustement restera probablement
nécessaire à la sortie.
NB 4 : Si une glycémie avant l'injection est inférieure à 0,80 g/l, il ne faut pas sauter l'injection ni diminuer la dose mais faire prendre une
collation sucrée (jus de fruit ) ou son repas au patient et faire l'injection ensuite .
http://www.esculape.com/endocrino/diabeteinsuline.html




















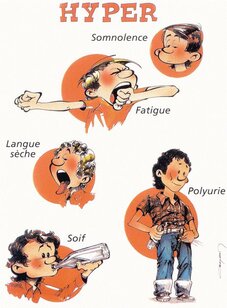










































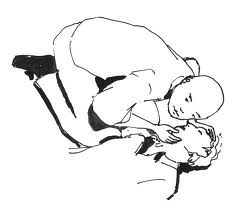
 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


