Complications
Avant les traitements modernes, les enfants atteints de leucémie mouraient rapidement. Actuellement, les thérapeutiques diverses mises au point ces dernières années permettent d'obtenir des rémissions de durée plus ou
moins longues. On parle de guérison complète lorsqu'une rémission dure 5 ans. Une "rémission" se définit par la
disparition des signes cliniques et hématologiques avec réapparition des lignées médullaires normales dans la moelle. Plusieurs complications peuvent survenir :
-
L'aplasie médullaire est provoquée par le traitement qui soigne en quelque sorte la leucémie mais entraîne des infections
graves ou des hémorragies sévères.
-
Les différents traitements ont un effet immunodépresseur et rendent très sensibles les enfants aux infections virales
(varicelle, rougeole etc...)
-
Des infiltrations leucémiques localisées peuvent atteindre les méninges (méningite leucémique). Ces rechutes méningées
étaient responsables des rechutes hématologiques précoces au cours de la première année de traitement. Un traitement préventif est actuellement systématiquement effectué. Les atteintes
testiculaires sont relativement fréquentes et imposent l'examen régulier des organes génitaux externes (augmentation progressive et indolore du volume d'un testicule).
Lorsque la maladie ne répond plus aux traitements d'entretien ou de réinduction, l'évolution se fait vers la mort par
aplasie médullaire le plus souvent.
[?] Examens et analyses complémentaires
Myélogramme
Cet examen est indispensable pour confirmer le diagnostic et préciser le type cellulaire exact, ce qui est fondamental pour
le traitement et le pronostic. Il est le plus souvent pratiqué chez l’enfant au niveau des crêtes iliaques.
L’utilisation de prémédications permet de pratiquer ce geste sans désagrément pour l’enfant. L’examen cytologique permet d’affirmer le diagnostic de leucémie en montrant typiquement un infiltrat
massif de cellules monomorphes dont l’aspect correspond soit à l’aspect FAB L1 soit FAB L2. Le pourcentage des cellules pathologiques peut parfois être plus modéré mais doit être par définition
supérieur à 30 %.
Plusieurs examens très spécialisés visent à caractériser la prolifération clonale :
-
Immunophénotype
L’identification de protéines de surface des lymphocytes, dénommée par les initiales CD (cluster de différenciation),
et un numéro permettent d’attribuer une identité à la prolifération clonale. On distingue des marqueurs de la lignée T (CD 2, CD 3, CD 4, CD 5, CD 7, CD 8), des marqueurs de la lignée B (CD
19, CD 20, CD 21, CD 21, CD 22, CD 23, CD 24, immunoglobulines intra-cytoplasmiques, immunoglobulines de surface), des marqueurs de la lignée myéloïde ( CD 13, CD 14, CD 33), et des marqueurs
de cellules médullaires indifférenciées ( CD 34, CD 10). Environ 15 % des leucémies expriment des marqueurs T et 85 % des marqueurs B.
-
Cytogénétique
Les clones malins présentent des anomalies cytogénétiques. On décrit des anomalies du nombre de chromosomes
(hypodiploïdie - 45 chr, ou hyperdiploïdie + 46 chr) et des anomalies de structure des chromosomes.
-
Biologie moléculaire
Deux types d’anomalies sont décrits au niveau du matériel génétique des clones malins. D’une part , des transcrits de
fusion correspondant à une fusion de 2 gènes situés sur 2 chromosomes différents, aboutissant parfois à une protéine dotée de fonction, le plus souvent intéressant la régulation du cycle
cellulaire. On décrit ainsi les transcrits BCR-ABL, MLL, TEL-AML 1, correspondant respectivement aux translocations t (9 ;22), t (4 ;11) t (12 ;21) . D’autre part, au sein
de clones de cellules lymphoïdes, il existe très fréquemment un réarrangement des différents gènes codant pour les immonoglobines – lignée B – ou le récepteur T – lignée T.
Il est possible d’utiliser les techniques de biologie moléculaire soit comme aide au diagnostic, soit pour mieux
apprécier la diminution du nombre de cellules lors du traitement . Dans ce cas, l’intérêt de ces techniques est d’augmenter la sensibilité de la détection des cellules clonales résiduelles à
des seuils proches de 1/10 000 cellules (2). Cependant en routine, ces techniques ne sont informatives que pour environ 70 % des patients.
-
Autres anomalies biologiques
Avant tout, parmi les formes hyperleucocytaires, diverses anomalies peuvent être présentes : coagulation
intravasculaire disséminée, hyperuricémie , anomalies du métabolisme phosphocalcique (hyperphosphorémie, hypo ou hypercalcémie). Une insuffisance rénale peut être présente soit par
infiltration du parenchyme rénal, soit secondaire au désordre hydro-électrolytique ( hyperuricémie, troubles du métabolisme phosphocalcique).
[?] Diagnostic différentiel
Une angine avec ganglions, asthénie et splénomégalie simulant une leucose peut n'être en réalité qu'une mononucléose
infectieuse (MNI).
Les douleurs ostéo-articulaires peuvent faire évoquer un rhumatisme articulaire aigu (syndrome douloureux fébrile, vitesse
de sédimentation accélérée etc...).
Un purpura avec chute des plaquettes peut traduire une thrombopénie idiopathique.
Certains aspects à la NFS sont trompeurs et nécessitent un contrôle.
[?] Traitement
Cathéters centraux
Plusieurs types existent – cathéters percutanés simples, à manchons ou cathéters à chambre – dont le choix est lié à la
pratique de chaque équipe. Ils permettent d’administrer les médicaments cytostatiques dans de bonnes conditions de sécurité – en particulier sans risque d’extravasation – et de réaliser les
prélèvements de surveillance sans gêne trop importante pour l’enfant. Leur utilisation nécessite des conditions d'asepsie rigoureuses. Ils exposent néanmoins au risque de contaminations
infectieuses, en particulier à germes de types staphylocoques épidermidis.
Chimiothérapie par voie générale
Le traitement s’effectue en règle selon des protocoles thérapeutiques comportant pour une partie un tirage au sort, dans le
cadre de la loi Huriet. De tels protocoles nécessitent d’être mis en oeuvre par des réseaux de médecins spécialisés dans le domaine. Pour la France, deux groupes coopérateurs existent : le
groupe Fralle et le groupe EORTC.
Les structures d’ensemble des protocoles français ou des pays occidentaux sont aujourd’hui très similaires. Ils comportent
tous une période initiale intensive durant environ 6 mois, et une période de traitement d’entretien durant environ 2 ans et demi à 3 ans. Dans le traitement initial, on distingue 3 périodes : l’induction, la consolidation, et l’intensification.
L’objectif de l’induction est d’obtenir une rémission complète (RC), c’est-à-dire une réduction de la masse tumorale en
deçà du niveau de détection par les méthodes cytologiques (la rémission complète est définie par un nombre de cellules anormales inférieures à 5 % sur le myélogramme).
Cette période est cruciale. D’une part, il s’agit de contrôler dans les meilleures conditions possibles la maladie en
maîtrisant la lyse tumorale et les complications infectieuses. D’autre part, il s'agit d’apprécier la réponse de la maladie à la thérapeutique. Deux médicaments semblent déterminants lors de
cette période : les corticostéroïdes et la vincristine (ou un autre poison du fuseau comme la vindésine). A eux seuls, ces médicaments permettent d’obtenir une rémission complète chez 90 %
des patients. D’autres médicaments semblent utiles à ce stade, en particuliers les antracyclines (adriamycine, daunorubicine…) et l’asparaginase . Le taux de rémission complète obtenu avec ces 4
médicaments est de 95 à 98 %.
Ce traitement provoque une guérison apparente clinique et hématologique. Il détruit un très grand nombre de cellules
cancéreuses mais en laisse malheureusement persister quelques unes. Ainsi, chez un enfant pesant 20 kg, on estime à 1 kg le poids de ses cellules leucémiques. Après l'induction, on considère
qu'il reste environ 1 g de cellules cancéreuses, chiffre trop faible pour être décelé sur un myélogramme. Ces cellules persistantes font courir le risque de rechute. C'est la raison pour laquelle
d'autres traitements sont nécessaires.
Lors de la consolidation, qui dure environ 12 semaines, plusieurs autres médicaments cytostatiques sont introduits :
le VP 16, le méthotrexate, l’aracytine, les anti-métabolites (6 mercaptopurine ou 6 thioguanine ).
Puis survient l’intensification où des médicaments similaires à ceux de l’induction sont administrés. L’intérêt de cette
deuxième cure de chimiothérapie intensive, 12 à 18 semaines après l’induction, a été démontré par les médecins allemands et l’a fait adopter par les différentes équipes internationales.
Un traitement d’entretien est administré pour une durée de 2 à 3 ans. Il repose sur l’administration continue de deux
médicaments par voie orale : le méthotrexate et le 6 mercaptopurine. Lors de la première année de ce traitement d’entretien, des "réinductions" mensuelles (injection de vincristine et prise
de corticostéroïdes) sont associées.
Ces médicaments sont très toxiques, dangereux à manipuler et nécessitent une équipe parfaitement rodée, au courant des
complications, des effets secondaires et de la surveillance nécessaire.
Tous ces traitements entraînent des complications qu'il faut prévenir :
-
Des complications infectieuses :
- Les précautions d'asepsie doivent être draconiennes ;
- Le traitement contre les mycoses est systématique : Fungizone®, Mycostatine®..
- Les antibiotiques sont très utilisés ;
- La transfusion de leucocytes est une technique récente très appréciable ;
- Des complications hémorragiques :
- Il faut éviter toutes les agressions traumatiques : injections intramusculaires, ponctions artérielles, soins dentaires
etc.
- Les transfusions de plaquettes sont souvent effectuées ;
- Des complications métaboliques.
Antibiothérapie
Les enfants en cours de traitements de leucémies sont exposés au risque infectieux, soit par l’existence d’une neutropénie
chimio-induite, soit par la présence de prothèses comme un cathéter central. L’existence d’une fièvre est une circonstance qui nécessite toujours de débuter dans les plus brefs délais une
antibiothérapie polyvalente empirique sans attendre la détermination du germe responsable. Les principes du choix de l’antibiothérapie sont les suivants : antibiothérapie initiale efficace
contre les cocci gram positif et les bacilles de gram négatif, dont les streptocoques, le bacille pyocyanique, et antibiothérapie de deuxième ligne ( en cas de persistance de la fièvre), active
contre les mycoses, dont le candida et l’aspergillus. Les cytokines (G-CSF et GM-CSF) n’ont pas modifié cette stratégie, et elles ne sont indiquées que devant une infection non contrôlée par les
antibiotiques.
Prophylaxie des atteintes neuroméningées
L'irradiation de l’encéphale jusqu’à la deuxième vertèbre cérébrale est systématique, afin d’éviter une risque de
localisation secondaire très élevé dans cette pathologie. Cette prophylaxie donne les meilleurs résultats. La dose de 24 grays est efficace mais entraîne des séquelles non négligeables :
troubles endocriniens avec insuffisance hypophysaire, troubles de la mémoire… Des doses inférieures : 18 grays voire 12 grays, semblent aussi efficaces, mais notablement moins toxiques. Il
semble prudent de ne pas administrer ce traitement pour des enfants de moins de 4 ans .
D'autres techniques sont parfois utilisées. L'injection intrathécale de drogues cytostatiques est parfois préconisée : corticoïdes, méthotrexate et Aracytine. Administrées en
nombre suffisant (+ de 14), elles semblent capables de prévenir par elles-mêmes une atteinte méningée. Le
Méthotrexate à haute dose est le seul cytostatique à posséder un antidote sous forme d’acide folinique. Il est possible dès lors de l’administrer à des doses conventionnelles ou à des doses
importantes nécessitant un contrôle très strict de sa neutralisation et de son élimination. Ces hautes doses permettent de bénéficier du passage méningé de ce médicament qui contribue ainsi à la
prévention des localisations méningées secondaires. L’intérêt exact de cette pratique quoique répandue dans plusieurs protocoles, est toujours en cours d’évaluation et fait l’objet d’essais
thérapeutiques.
Les greffes de moelle
-
Place de l’allogreffe de moelle.
sauf pour les exceptionnelles leucémies lymphoblastiques apparaissant d’un pronostic très sévère – forme du nourrisson,
échec de l’induction, existence d’une translation t( 9 ; 22) t ( 4 ; 11) – l’allogreffe de moelle ne semble pas indiquée lors d’une première poussée de la maladie.
Par contre, ce traitement est indiqué pour les rechutes. Mais même dans ces cas, l’indication est portée individuellement,
à la fois en fonction de la tolérance des précédents traitements, de l’histoire de la maladie –délai et sites de la rechute – et du type de donneurs disponibles ( donneurs géno-identiques
intra-familiaux ou donneurs non apparentés, voire parents haplo-identiques ). L’efficacité de l’allogreffe tient à la fois au conditionnement mais aussi à l’effet immunologique de la réaction du
greffon contre l’hôte, réaction pourtant responsable d’une importante morbidité.
L’autogreffe est une procédure peu toxique, dont les résultats sont discutés. Cette procédure est appliquée en première
rémission complète en cas d’indication formelle de greffe et en l’absence de donneurs de moelle, et en cas de rechutes.
http://www.doctissimo.fr/html/sante/encyclopedie/sa_1125_leucemie_enf.htm




















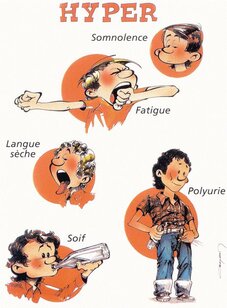









































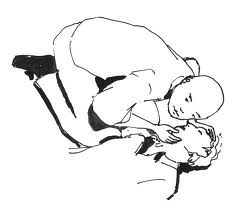
 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


