Comment choisir et entreprendre cette insulinothérapie?
* Devant une évolution insulinopénique rapide :
diabétique relativement jeune à l'espérance de vie encore importante, l'insulinothérapie devra au minimum s'appuyer sur deux injections d'insuline intermédiaire : NPH ou Zinc, assurant un effet
hypoglycémiant progressif 2 heures après l'injection et durant environ 12 à 14 heures, injectée le matin et le soir avant les prises alimentaires le plus souvent associée de l'insuline rapide
soit ajoutée extemporanément en fonction des besoins, soit sous forme d'insuline mixte, biphasique contenant une intermédiaire et un pourcentage fixe (de 10 à 50 %) d'insuline à action rapide. Il
est possible d'opter pour des traitements plus perfectionnistes en particulier d'ajouter une injection de rapide avant le repas de midi.
* Chez des sujets plus âgés présentant une évolution insulinopénique lente, l'espérance de vie est souvent plus réduite, le risque hypoglycémique peut être plus menaçant, l'objectif
glycémique est alors souvent moins perfectionniste. On utilisera soit une seule injection d'insuline lente, soit une insuline NPH sans adjonction de rapide ou avec une faible proportion de rapide
injectée une fois ou deux fois par jour. Il faut en effet tenir compte de l'allongement de la durée d'action des insulines intermédiaires chez des sujets âgés volontiers insuffisants rénaux, les
insulines intermédiaires (12 à 14 H) pouvant alors devenir d'authentiques insulines lentes (18 à 24 heures).
* L'insulinothérapie intensive transitoire : nous en avons précédemment décrit le mécanisme d'action supposé et les indications. Les modalités sont les suivantes :hospitalisation du
patient, habituellement interruption des sulfamides hypoglycémiants (éventuel maintien des biguanides), mise sous insuline à la pompe par voie sous-cutanée voire intraveineuse afin d'administrer
de l'insuline rapide à débit variable en fonction des glycémies capillaires. Le but est d'obtenir rapidement une euglycémie stricte pour une durée minimum de 72 H. Ensuite, le relais est pris par
un traitement anti-diabétique oral associant sulfamides et biguanides (en l'absence de contre-indication), si l'équilibre glycémique est très favorable, le patient maintiendra cette thérapeutique
associée au régime et à une auto-surveillance régulière. En cas d'échec secondaire, une nouvelle cure d'insulinothérapie intensive peut être envisagée. En cas d'échec immédiat, réascension des
glycémies après l'interruption de l'insulinothérapie intensive, on pourra proposer un schéma insulinique perfectionniste ou simplifié selon l'objectif ou le plus souvent une association
d'insuline intermédiaire et d'antidiabétiques oraux.
Pour notre part, nous avons obtenu d'excellents résultats dans environ 75 % de ces indications avec l'association d'une NPH injectée le soir permettant d'atteindre une euglycémie nocturne
jusqu'au matin et des antidiabétiques oraux durant la journée.
* Pour éviter ou traiter un accident métabolique aigü : cette situation correspond à des états infectieux, des complications vasculaires aigües, une corticothérapie, une intervention
chirurgicale, le traitement de troubles trophiques en particulier de maux perforants plantaires. Elle utilisera volontiers une mise sous pompe à insuline surtout lorsque le traitement est de
courte durée, si l'indication s'étend sur plus d'une semaine (jusqu'à un ou deux mois parfois) un schéma d'insulinothérapie conventionnel plus ou moins perfectionniste sera proposé selon
l'objectif thérapeutique.
* Devant une complication dégénérative évolutive: l'un de ces quatre schémas pourra être adopté selon les circonstances.
On expliquera à ces patients qu'une mise à l'insuline peut être temporaire, qu'elle n'induit pas d'inertie du pancréas et qu'elle présente un caractère vital incontournable, que leur traitement
antérieur pourra être réintroduit ensuite.
- Les mesures d'accompagnement :
* La diététique : l'insulinothérapie ne dispense pas un diabétique non insulino-dépendant de maintenir un régime adapté. Sans cela elle s'accompagnera d'une prise de poids (lipogénèse
accrue), d'une aggravation de l'insulino-résistance, donc d'une hyperglycémie, en somme d'un échec de l'insulinothérapie. Malheureusement, la mise à l'insuline ne dispense pas le diabétique du
régime.
* Association insuline-antidiabétiques oraux : nous avons vu que dans certaines circonstances l'association insuline, sulfamides hypoglycémiants voire biguanides est envisageable. Cette
association a fait l'objet de nombreuses études. L'association insuline-sulfamides ne présente d'intérêt que lorsqu'il persiste une insulino-sécrétion résiduelle appréciable, elle peut permettre
une réduction des doses d'insuline, ce qui pourait avoir un effet favorable à long terme sur les complications macro-vasculaires de ces diabètes et permettre de limiter le prise de poids..
* L'auto-surveillance glycémique : elle est indispensable chez la plupart des diabétiques de type 2 insulino-traités (elle est déjà utile avant leur mise à l'insuline). Elle permet au
patient de surveiller l'efficacité de son traitement : doses d'insuline, mode alimentaire, exercice physique, elle réduit le risque hypoglycémique, elle le rend responsable, elle l'oblige à ne
pas oublier sa maladie enfin.
* L'éducation diabétique : elle est indispensable, graduée en fonction complexité du traitement, du contexte, familial, psycho-social des risques propres à chaque patien etc...Elle
insistera en particulier sur la diététique, le fractionnement de l'alimentation éventuellement rendu nécessaire par une insulinothérapie surtout chez les sujets âgés, la prévention, le traitement
des hypoglycémies (par ailleurs, la prévention des maux perforants plantaires).
- Queques autres questions?
* Le risque hypoglycémique est-il accru ?
Chez des patients souvent âgés, les médecins commes les patients redoutent en premier lieu l'hypoglycémie. En réalité, lorsque les patients reçoivent une éducation minimum et une insulinothérapie
choisie de façon rigoureuse, que l'objectif thérapeutique est bien fixé, il s'avère que les accidents hypoglycémiques sont rares,peu sévères, souvent moins profonds et moins durables que ceux
enregistrés avec les sulfamides hypoglycémiants. En somme, le risque hypoglycémique est totalement maitrisable sous condition que cette insulinothérapie ait été mise en place d'une façon
rigoureuse.
* L'insulinothérapie est-elle bien acceptée par le patient ?
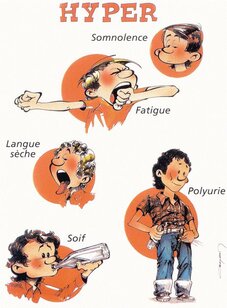
Le diabétique de type 2 (DNID) redoute au plus haut point d'avoir un jour à dépendre de l'insuline et retarde le plus possible cette échéance quitte à maintenir une hyperglycémie majeure très
pathogène sur son système vasculaire et de supporter un syndrome polyuro-polydipsique et une asthénie profonde. En réalité, l'instauration d'une insulinothérapie dans de bonnes conditions est le
plus souvent très bien vécue par la majorité des patients, améliorés sur le plan clinique (état général, réduction du syndrome polyuro-polydipsique), surpris par la simplicité des traitements
actuels qui utilisent de plus en plus les stylos auto-injecteurs.
* Comment injecter l'insuline? : jusqu'à présent, l'insuline ne pouvait être injectée qu'à l'aide de seringues, l'utilisation de matériels à usage unique avec aiguilles microfines avait
déja simplifié le traitement. Aujourd'hui des stylos auto-injecteurs d'insuline simplifient encore le geste offrant une plus grande acceptation de l'insulinothérapie par la plupart des patients.
On rappelle à ce propos que ces stylos contiennent une insuline plus concentrée (100 Unités par ml ou U100) qui ne devra impérativement être utilisée qu'avec le stylo injecteur et non avec des
seringues prévues pour des insulines moins concentrées (U 40). La plupart des sujets même âgés peuvent réaliser l'injection eux mêmesA titre temporaire ou pronlongé, il est possible d'avoir
recours au service d'une infirmière en limitant toutefois le plus possible cette solution. A l'heure actuelle, les insulines intermédiaires NPH et les insulines bi-phasiques (NPH + insuline
ordinaire représentant de 10 à 50 % de la dose totale) sont toutes disponibles en flacon ou en cartouche pour stylo.
Conclusion
Le diabète dit non insulino-dépendant ou type II peut justifier dans de nombreuses circonstances d'un recours à l'insuline temporaire ou définitif. Les moyens actuellement disponibles, seringues
à usage unique et stylos permettent une simplification du geste et le développement de ces indications. Certaines sont évidentes, d'autres sont plus délicates rendant nécessaire l'avis du
diabétologue tant pour la décision qui passe par une étude minutieuse du contexte clinique la détermination de l'objectif glycémique , le choix du schéma insulinique et l'éducation du patient. Le
risque hypoglycémique s'il existe effectivement ne doit pas être surestimé. En somme l'insulinothérapie ne doit pas être une fin en soi, elle doit répondre à des objectifs bien définis qui seront
fixés grâce à une collaboration étroite entre le spécialiste et l'omnipraticien.
http://www-sante.ujf-grenoble.fr/SANTE/alfediam/Traitement/insulin-DNID-2.html






























































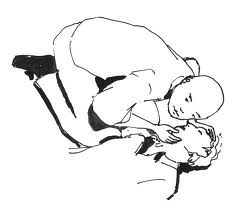
 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


