Diabète
On pense généralement qu'il n'existe qu'une sorte de diabète, le plus connu de tous, le diabète sucré, c'est-à-dire
la présence de sucre en trop grande quantité dans le sang. En fait, il existe de nombreuses sortes de diabète.
Epidémiologie
Le diabète atteint 4 % de la population des pays industrialisés. Il existe très souvent un terrain familial. Environ
5 à 7 % des enfants qui ont un parent diabétique risquent de développer la maladie. Il semble d'autre part que certains tissus présentent en quelque sorte une résistance à l'action de l'insuline
normalement fabriquée par le pancréas.
Classification
Il existe deux types de diabète sucré : Le diabète non insulinodépendant et le diabète insulinodépendant (appelé
également diabète de type 1), c'est-à-dire dont le traitement ne peut se faire que par administration d'insuline par voie sous cutanée.
Le diabète insulinodépendant survient entre 40 et 50 ans de façon brutale (dans 80 % des cas). Dans 5% des cas, il est découvert à l'occasion d'un bilan systématique. Le taux d'insuline
dans le sang est très bas, voire nul. Le taux de glucagon (hormone) dans le sang est augmenté. Cette hormone, sécrétée par le pancréas, entraîne une augmentation de la concentration de sucre dans
le sang. La sécrétion d'insuline, qui devrait être faite par le pancréas, ne peut pas être provoquée par l'administration de médicaments. On retrouve fréquemment chez un malade atteint de diabète
de type 1 la présence d'anticorps dirigés contre son propre pancréas : ces anticorps s'appellent anti-îlots circulants. Il existe quelquefois des facteurs génétiques : la recherche dans le sang
du malade de certains antigènes comme HLA DR ¾ (entre autres) est positive. L'utilisation d'insuline sous forme médicamenteuse est inévitable : elle aura pour but d'abaisser le taux de glycémie
dans le sang mais également de prévenir l'apparition de complications. C'est pour cette raison que ce type de diabète sucré se nomme insulinodépendant (dépendant de l'insuline).
Causes
Le diabète insulinodépendant peut avoir une cause virale. Certains sujets auraient une prédisposition génétique, et
lorsque les cellules bêta (fabriquant l'insuline) du pancréas sont attaquées par des facteurs extérieurs, comme par exemple le virus des oreillons, le virus de Coxsackie B4 ou un agent toxique
(ou cytotoxique : toxique pour les cellules), des mécanismes auto-immunitaires se mettraient en branle et pourraient jouer le rôle de destructeurs.
Chez l'individu qui n'était pas encore, ou ne se savait pas encore diabétique, il convient de rechercher une cause déclenchante du diabète, comme :
-
une infection
-
un stress intense
-
un infarctus du myocarde
-
un traitement à base de cortisone
-
un phéochromocytome
-
un dérèglement hormonal (autre que celui de l'insuline)
-
une grossesse.
Mais dans 30 % des cas, il n'y a aucune cause connue.
Symptômes
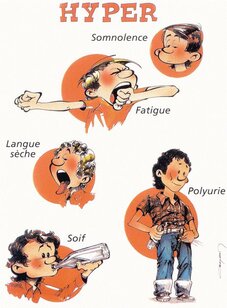
Les symptômes du diabète sucré sont (liste non exhaustive) :
-
Une soif intense (polydipsie) qui correspond à la fuite d'urine
-
Une émission d'urine fréquente (polyurie) et importante : 3 à 4 litres par jour
-
Un amaigrissement correspondant à une fonte de la graisse de l'organisme ainsi que des muscles
-
Une asthénie (fatigue intense)
-
Des douleurs abdominales
-
Une odeur de l'haleine caractéristique de type acétonique
-
Parfois, une faim intense
Labo
Élévation du taux du sucre dans le sang (hyperglycémie) supérieur à 2 g par litre.
Cétosurie, c'est-à-dire la présence de corps cétoniques dans les urines.
Hypercholestérolémie (excès de cholestérol dans le sang).
Ionogramme afin de mesurer la quantité dans le sang de certains ions (le potassium, le sodium et le magnésium essentiellement).
Le dosage du pH constitue un élément important permettant la corrélation avec les corps cétoniques.
Complications
Les complications susceptibles survenir au cours du diabète sucré sont (liste non exhaustive) :
-
L'acidocétose : élévation excessive de l'acidité du sang due à une accumulation
d'éléments appelés corps cétoniques. Ces corps cétoniques sont des produits chimiques : l'acétone, l'acide bétaoxydobutyrique et l'acide diacétique. L'acidocétose s'observe quand un individu
reste une longue période sans s'alimenter. Elle est observée également lors de vomissements importants et prolongés. Mais l'acidocétose est également une complication du diabète sucré qui se
caractérise par le fait que le glucose (sucre) ne rentre pas dans les cellules où il est nécessaire. Les cellules vont devoir utiliser d'autres constituants comme combustible pour fonctionner.
Elles s'orientent alors vers les acides gras (qui sont les éléments de base des corps gras contenus dans le sang), dont la dégradation par les cellules va entraîner la formation d'autres
éléments chimiques qui vont alors s'accumuler dans le sang, les corps cétoniques. L'acidocétose se caractérise par une odeur de l'haleine caractéristique, des nausées, des vomissements, une
anorexie (perte de l'appétit) et des douleurs abdominales. Dans certaines situations, elle se traduit, pour les cas graves, par une déshydratation, accompagnée d'une respiration accélérée
(respiration de Kussmaul et Kien) pour permettre l'élimination du gaz carbonique accumulé dans l'organisme, source d'acidité sanguine. Le traitement consiste simplement à administrer des
substances basiques destinées à faire monter le pH (diminuer l'acidité) en neutralisant les acides présents dans le sang. Quand la cause de l'acidocétose est un diabète sucré insulinodépendant,
il faut faire des injections d'insuline pour rééquilibrer le taux de sucre dans le sang. Dans les cas les plus graves, il peut survenir un coma consécutif à l'accumulation trop importante de
corps acides dans l'organisme.
-
Au niveau de la rétine, on observe, grâce à l'examen appelé le fond d'œil ou à
l'angiographie à la fluorescéine (qui consiste à visualiser les petites artères du fond de l'œil après avoir injecté au patient un produit permettant de voir celles-ci sur une radio spéciale),
les dégâts provoqués par le diabète. Ces dégâts sont directement dépendants de l'ancienneté du diabète. Les vaisseaux de la rétine doivent normalement être imperméables, mais on assiste à une
fuite de la fluorescéine pendant l'examen, ce qui traduit une lésion au niveau des petites artères de cet organe. Un œdème se constitue alors, que l'on appelle œdème maculaire, entraînant une
baisse de l'acuité visuelle, et nécessitant un traitement particulièrement difficile. Il peut survenir également des petites thromboses (obstruction dans les petits vaisseaux) et des
hémorragies rétiniennes. Un glaucome et un décollement de la rétine peuvent également aggraver le pronostic. Le traitement est avant tout préventif, et passe par un bon équilibre du taux de
sucre dans le sang (glycémie), que l'on pourra suivre sur de longues périodes grâce à l'utilisation d'un examen appelé dosage de l'hémoglobine glycosylée. La photocoagulation, qui consiste à
utiliser le laser pour coaguler certaines zones de la rétine, est également utilisée.
-
Au niveau des reins, le diabète provoque une maladie appelée néphropathie, à
l'origine d'une grande mortalité. Celle-ci ne se développe que chez 35 à 45 % des diabétiques insulinodépendants. Elle commence par l'apparition de ce qu'on appelle une microalbuminurie,
c'est-à-dire l'apparition dans les urines d'albumine par petites quantités. Celle-ci est comprise entre 30 et 300 mg/24 h, apparaissant au plus tôt 5 ans après la découverte du diabète. Puis
survient le stade de macroalbuminurie, c'est-à-dire l'apparition d'une quantité beaucoup plus importante d'albumine dans les urines, de l'ordre de 300mg/24h et donc détectable à la bandelette
urinaire. Ensuite apparaît une hypertension artérielle, et la clairance de la créatinine se détériore progressivement jusqu'à ce que le malade soit en insuffisance rénale. La créatinine est une
substance constituée d'azote qui provient de la dégradation de la créatine, qui est un constituant du tissu musculaire. Normalement, la créatinine doit être éliminée par les reins dans les
urines. Dès que son taux augmente anormalement dans le sang, cela signifie que la fonction rénale (filtration du sang par les reins) n'est plus suffisante. Son taux dans le sang ne doit pas
dépasser 115 micromoles par litre, soit 7 à 13 mg par litre. La mortalité des patients avec une insuffisance rénale est liée en partie à la maladie cardiovasculaire, c'est-à-dire touchant le
cœur et les vaisseaux, dont le risque est 30 à 40 fois supérieur à celui des diabétiques qui ne sont pas insulinodépendants et qui n'ont pas de maladie rénale. Ici aussi, la prévention passant
par un bon équilibre de la glycémie est le meilleur traitement. L'utilisation d'un médicament que l'on appelle inhibiteur de l'enzyme de conversion semble intéressante. Ce médicament abaisse la
tension artérielle et donc diminue directement la pression qui règne au niveau des reins, et plus précisément au niveau des glomérules, qui sont la première partie de la cellule de base du
rein. Cette cellule de base est constituée par le néphron (unité anatomique et fonctionnelle du rein) où a lieu la formation de l'urine primitive (la première urine) élaborée à partir du sang.
Certains médecins ajoutent aux inhibiteurs de l'enzyme de conversion, deux autres médicaments, qui sont les inhibiteurs calciques et les antihypertenseurs (diurétiques).
-
Les neuropathies sont les complications touchant le système nerveux. Elles se
traduisent essentiellement par la polynévrite (inflammation des nerfs) touchant surtout les membres inférieurs. Elles se déclarent par des paresthésies (troubles de la sensibilité avec petite
anesthésie) et des dysesthésies (impression palpatoire anormale des choses), qui sont parfois douloureuses. Le médecin trouvera des réflexes modifiés et une atteinte des systèmes nerveux,
génital et urinaire, mais également du tube digestif et du cœur, pouvant être à l'origine de l'augmentation de la mortalité. D'après une étude appelée la DCCT, un bon équilibre glycémique
permet de réduire de 60 % la survenue d'une neuropathie clinique (maladie touchant le système nerveux).
-
Au niveau des artères des membres inférieurs, le tabac aggrave bien évidemment
le risque du diabète, et entraîne un durcissement des artères pouvant se manifester par une difficulté à la marche, l'apparition d'un ulcère, la disparition des pouls (la palpation des pouls ne
montre plus le passage du sang) dans les artères. L'utilisation de l'écho Doppler artériel des membres inférieurs permet d'apprécier le siège et l'étendue des lésions. Il est alors préférable
de passer un examen appelé artériographie qui consiste à visualiser l'état des artères des membres inférieurs en utilisant une substance radio-opaque introduite dans celles-ci. Cet examen
aurait d'autre part l'avantage de pouvoir prévoir chirurgicalement, en cas de besoin, ce qu'on appelle une revascularisation, c'est-à-dire la création d'un nouveau système vasculaire pour
permettre aux membres inférieurs de retrouver une irrigation normale.
-
Le pied diabétique est une complication grave et fréquente. Elle est due aux
troubles vasculaires eux-mêmes liés à l'athérosclérose des grandes artères et à leur durcissement, les petites artères pouvant entraîner une microangiopathie, c'est-à-dire une maladie des
artérioles et des capillaires qui aboutit à une ischémie tissulaire (absence d'irrigation par le sang de certains tissus de l'organisme). L'hygiène des pieds prend alors toute son importance
chez les diabétiques, sinon la survenue d'ulcères de taille variable est susceptible de creuser en profondeur l'épaisseur de la jambe. L'apparition de ce qu'on appelle le mal perforant
plantaire constitué, par une ulcération indolore, peut creuser également jusqu'à l'os. Dans ce cas, il est absolument nécessaire de supprimer le point d'appui, et de pratiquer une désinfection
locale avec, si besoin, l'utilisation d'antibiotiques par voie générale.
-
La maladie de Dupuytren est observée chez 15 à 30 % des diabétiques
insulinodépendants, alors que cette maladie est observée chez seulement 5 % de la population générale. Elle consiste en une rétraction des tendons de la paume de la main, dont on ne connaît pas
l'origine.
-
Un prurit (démangeaisons importantes) et l'apparition de taches brunes sur la
jambe au niveau du tibia.
-
Des complications infectieuses d'origine bactériennes, dues essentiellement à la
présence de staphylocoque ou de champignons, qui touchent l'appareil génital, l'appareil urinaire, les poumons, la peau.
Traitement
Consultations de diététique comprenant des enquêtes alimentaires individuelles.
Injections d'insuline, dont le nombre et la variété seront adaptés à chaque patient et au régime que celui-ci doit suivre.
Source : vulgaris-medical
http://www.adulaire.fr/immuno/diabete.html






























































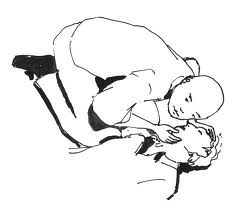
 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI


