Glycémie, taux de protéine C-réactive, globules rouges...Pour vous aider à mieux comprendre votre bilan sanguin, voici le décryptage des principales analyses prescrites par les médecins généralistes.
Tout d’abord, une question s’impose. Qu’est-ce que la normalité en matière de bilan sanguin? Si vous avez déjà regardé un compte rendu de prise de sang, vous avez vu qu’à côté du résultat se trouvent des «valeurs de référence», avec une borne inférieure et une borne supérieure. Pour définir ces valeurs de références, les biologistes échantillonnent les données de populations en bonne santé. Or, comme dans toute analyse statistique, 5 % de l’échantillon se trouve hors de la norme. C’est pourquoi être légèrement en dehors des «valeurs de référence» ne signifie pas toujours qu’il existe une maladie. Ainsi, face à une analyse qui paraît «anormale», inutile de s’inquiéter sans en avoir discuté avec le médecin traitant qui vous a prescrit les examens sanguins.
Glycémie à jeun
C’est l’examen de référence pour diagnostiquer un diabète. Il évalue le taux de sucre dans le sang. Face à une glycémie qui se situe entre 1,10 et 1,25 g/l (grammes par litre), on parle de prédiabète, et de diabète au-delà de 1,26 g/l.
Assurez-vous d'avoir une bonne complémentaire santé adaptée à votre santé et votre budget.
DÉCOUVRIR
Chez les diabétiques, on mesure également le taux d’hémoglobine glyquée (ou HbA1c). Elle permet d’estimer de façon rétrospective l’équilibre glycémique sur une durée d’environ trois mois. Son taux chez un adulte non diabétique se situe entre 4 et 6 %.
Bilan lipidique ou exploration d’une anomalie lipidique
On recherche l’excès de lipides (graisses) dans l’organisme car il augmente le risque de développer une maladie cardiovasculaire. Ce bilan comprend deux mesures: pour les triglycérides et le cholestérol.
Les triglycérides , apportés par l’alimentation, sont stockés dans des cellules dites «adipeuses» pour servir de réserve d’énergie à l’organisme. Habituellement, le taux de triglycérides est inférieur à 2 g/l. Une alimentation riche en sucres ou en alcool mais aussi un diabète mal équilibré, la grossesse, l’hypothyroïdie ou encore l’obésité s’accompagnent fréquemment d’une hypertriglycéridémie.
Le cholestérol , principalement fabriqué par le foie, est aussi apporté par l’alimentation. On mesure trois éléments: le taux de cholestérol total, le cholestérol LDL (ou «mauvais cholestérol») et le cholestérol HDL (ou «bon cholestérol»). Un taux important de LDL est un facteur de risque cardiovasculaire. Et plus le nombre de facteurs de risque est élevé (âge, hypertension, diabète, tabagisme), plus le taux de LDL doit être bas. Chez un individu de moins de 50 ans sans facteur de risque, sa valeur se situe habituellement en dessous de 1,6 g/l.
Le cholestérol HDL collecte le LDL pour favoriser son élimination. Il se situe habituellement entre 0,4 à 0,5 g/l chez l’homme et entre 0,5 g et 0,6 g/l chez la femme. Plus le taux de HDL est élevé, mieux c’est. Un taux inférieur à 0,4 g/l est considéré comme un facteur de risque cardiovasculaire, alors qu’un taux supérieur à 0,6 est considéré comme un facteur protecteur. Le cholestérol total est habituellement inférieur à 2 g/l.
Bilan hépatique
Il contribue notamment à identifier d’éventuelles pathologies du foie. On dose en général plusieurs éléments.
D’abord, les gamma GT. Ce sont des enzymes provenant de plusieurs organes (foie, pancréas, reins). Le taux de gamma GT dans le sang s’élève à l’occasion de nombreuses maladies du foie, comme les hépatites virales, l’obstruction des voies biliaires ou encore de l’alcoolisme. Mais il peut aussi être élevé en raison de la prise de certains médicaments, de l’obésité ou d’une pancréatite aiguë… La valeur de référence de gamma GT est, chez l’homme, inférieure à 45 UI/l (unités internationales par litre) et, chez la femme, inférieure à 35 UI/l. Mais pour 10 % de la population, elle est deux à trois fois plus élevée sans qu’on en sache la raison.
» LIRE AUSSI - Comment s’expliquent les variations de la gamma-GT?
Ensuite,les transaminases. Ce sont des enzymes ayant une activité métabolique à l’intérieur des cellules. Les principales causes d’augmentation du taux des transaminases dans le sang sont les anomalies hépatiques: hépatites virales, infectieuses ou toxiques, cirrhose, conséquences de l’alcoolisme. Mais d’autres pathologies entraînent aussi des taux élevés de transaminases: l’obésité, les myopathies, l’infarctus du myocarde ou encore certains médicaments. On distingue deux types de transaminases: l’Alat, surtout présente dans le foie, et l’Asat, surtout présente dans le cœur. Leur taux se situent entre 5 et 50 UI/l. L’augmentation est souvent mentionnée en multiple de la valeur usuelle: 5N, 10N… (N pour norme: par exemple, 5N correspond à 5 fois la norme...).
Bilan rénal
Il sert à évaluer le fonctionnement des reins. Le bilan rénal est effectué régulièrement chez les diabétiques, les hypertendus et les personnes âgées, auprès desquels le risque de survenue d’une insuffisance rénale est important. Mais aussi lors de la prise de certains médicaments. Il prend en compte plusieurs éléments.
D’abord, la créatinine sanguine qui provient de la dégradation de la créatine et est éliminée par les reins. Un taux élevé de créatinine signale donc un dysfonctionnement rénal. Comme la quantité de créatinine produite dépend de la masse musculaire, les concentrations sont plus élevées chez l’homme - entre 80 et 110 μmol/l (micromole par litre) - que chez la femme - entre 60 et 95 μmol/l. Les causes de son augmentation sont très variées: infection bactérienne, calculs rénaux, insuffisance cardiaque….
Ensuite, le débit de filtration glomérulaire (DFG) . Il accompagne le dosage de la créatinémie. C’est le moyen pour détecter des modifications rénales très précocement. Il est calculé à partir d’une formule qui prend en compte la créatinémie, l’âge et le sexe du patient. La filtration glomérulaire est habituellement supérieure à 90 ml/mn (millilitre par minute).
Bilan thyroïdien
Il est réalisé pour rechercher des troubles de la thyroïde et surveiller le traitement éventuel d’une hypothyroïdie ou d’une hyperthyroïdie. On dose la thyréostimuline hypophysaire (ou TSH), qui stimule la sécrétion des hormones. La sécrétion de la TSH dépend du rétrocontrôle des hormones thyroïdiennes. Ce qui signifie qu’une hyperthyroïdie entraîne une diminution du taux de TSH, alors qu’à l’inverse une hypothyroïdie va provoquer son augmentation. Les normes retenues comme étant des valeurs indicatives d’une TSH normale sont comprises entre 0,4 et 4 mUI/l.
» LIRE AUSSI - T3, T4, TSH: quels sont les résultats normaux?
Bilan inflammatoire
Deux examens peuvent être prescrits pour détecter une pathologie inflammatoire ou une éventuelle infection.
D’une part, celui de la vitesse de sédimentation . Elle correspond à la quantité de sang coagulé dans un tube au bout d’une ou deux heures. Cette valeur permet de diagnostiquer une éventuelle inflammation aiguë ou chronique, quelle que soit son origine (infection, cancer, maladie auto-immune…). On considère qu’avant 65 ans la vitesse de sédimentation doit être inférieure à 15 chez l’homme et à 20 chez la femme, et qu’après 65 ans les valeurs doivent être inférieures à 20 chez l’homme et à 25 chez la femme.
D’autre part, le taux de protéine C-réactive (CRP) . La CRP est fabriquée par le foie. Son taux dans le sang augmente vite en cas d’infection ou d’inflammation. Il diminue ensuite en cas d’amélioration, plus rapidement que la vitesse de sédimentation. Habituellement, la CRP se situe en dessous de 6 mg/l. L’obésité, l’alcool et le tabacvont entraîner une augmentation de la CRP en dehors de toute inflammation.
Numération de formule sanguine ou hémogramme
C’est l’examen le plus demandé par les médecins. Il est utilisé comme un test général de dépistage de l’état de santé général. Il a pour but de rechercher des troubles aussi variés qu’une anémie, une infection, un cancer du sang… L’interprétation d’une numération de formule sanguine (ou NFS) est particulièrement complexe. Il s’agit en fait d’un ensemble de tests qui analysent les différents composants du sang: globules rouges, globules blancs et plaquettes. Que peut-on y lire?
Les globules rouges transportent l’oxygène vers tous les organes et ramènent le gaz carbonique dans les poumons afin qu’il soit éliminé.
Les analyses biologiques sur les globules rouges (ou hématies) consistent à les compter, comptabiliser l’hémoglobine contenue dans les globules rouges et qui fixe le fer, et mesurer le volume des globules rouges (hématocrite). Chez l’homme, on estime que le nombre normal d’hématies est compris entre 4,2 et 5,7 millions par mm3 de sang, l’hémoglobine entre 130 et 180 g/l et l’hématocrite de 40 à 52 %. Chez la femme, ces données sont respectivement comprises entre 4 à 5,3 millions par mm3 de sang, 120 à 160 g/l et de 37 à 46 %. La diminution de ces valeurs indique le plus souvent une anémie.
Le nombre de globules blancsou leucocytes peut aussi être interprété. Il augmente dans de nombreux cas: infection, inflammation, allergie, prise de certains médicaments, dysfonctionnements de la moelle osseuse… Le taux habituel de leucocytes est de 4 000 à 10 000 par mm3.
Mais dans la famille des leucocytes, tous ne réagissent pas pareil. Les lymphocytes, qui représentent 30 % des leucocytes, diminuent en cas de déficit immunitaire et augmentent lors d’infections virale ou bactérienne ou en cas de maladie auto-immune. Les monocytes, qui représentent 7 % des leucocytes, augmentent en cas de maladies infectieuses chroniques ou d’inflammation. Les polynucléaires neutrophiles, qui représentent 60 % des leucocytes, diminuent en cas d’infection virale ou parasitaire, d’hyperthyroïdie et augmentent en cas d’infections bactériennes ou de corticothérapie…
Les polynucléaires éosinophiles (2 % des leucocytes) permettent quant à eux de repérer par leur augmentation des réactions allergiques ou des infections parasitaires. Pour ce qui concerne les polynucléaires basophiles (1 % des leucocytes), leur taux peut augmenter en cas de réaction allergique ou lors d’infections.
Les plaquettes jouent un rôle essentiel dans la coagulation du sang. La numération plaquettaire fait généralement partie de la NFS. Elle peut aussi être demandée en cas d’hématome inexpliqué. Habituellement, le nombre de plaquettes se situe entre 150.000 et 450.000 le mm3, chez l’adulte comme chez l’enfant. L’augmentation du nombre de plaquettes a de très nombreuses causes comme une carence en fer ou des maladies inflammatoires. Une diminution peut être liée à un déficit en vitamine B 12, à une infection virale, la prise de certains médicaments…
http://sante.lefigaro.fr/article/analyses-de-sang-ce-que-veulent-dire-les-resultats/




















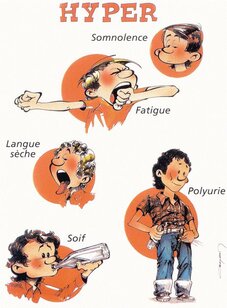









































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI









 Benoît Mirambeau, le PDG de la société et son associé, Nicolas Babin
Benoît Mirambeau, le PDG de la société et son associé, Nicolas Babin


