L'adaptation des doses d'insuline :
synthèse et points particuliers
 Synthèse
Synthèse
|
•
|
On ne modifie pas son alimentation en fonction de ses glycémies, ce sont les doses d'insuline qui doivent être modifiées en fonction des glycémies.
|
|
•
|
On modifie habituellement les doses par paliers de 2 unités car la précision de mesure de l'insuline est très nettement supérieure à celle de l'évaluation de la quantité de
sucres apportée par l'alimentation, et à la quantité d'activité physique (sauf cas particulier, il n'est donc pas utile de modifier les doses par paliers de 1 seule unité).
|
|
•
|
Dans la majorité des cas, en l'absence de maladie (grippe, bronchite...) et de diabète instable vrai, il est préférable d'attendre un jour avant d'augmenter les doses, de manière à voir
s'il y a confirmation de la tendance à la hausse (on augmente la dose s'il y a eu glycémie élevée deux jours de suite au même moment de la journée). Il est en effet assez
fréquent que les élévations glycémiques d'un jour à l'autre (surtout en fin de journée) soient dues en fait à l'imprécision de l'évaluation de la richesse en glucides des repas, plutôt qu'à
une modification des besoins en insuline.
|
|
•
|
Mais, dans tous les cas, s'il y a eu un malaise hypoglycémique la veille sans que l'on retrouve de cause, il ne faut pas attendre un jour supplémentaire pour diminuer la dose.
|
|
•
|
Après une hypoglycémie, les glycémies élevées des heures suivantes ne peuvent pas servir à l'adaptation des doses.
|
|
•
|
Pour adapter les doses, il faut partir du principe qu'une même dose d'insuline injectée la veille aura les mêmes effets aujourd'hui, si on aura la même alimentation et la même activité
physique (adaptation prévisionnelle).
|
|
•
|
Il est également possible de mofidier les doses d'insuline en fonction d'événements qui vont avoir lieu (adaptation
anticipatrice) ou en fonction de la glycémie que l'on vient de faire (adaptation correctrice) mais ces
deux méthodes ne donnent pas de bons résultats lorsqu'elles sont utilisées sans adapter les doses au préalable par une adaptation prévisionnelle.
|
|
•
|
Il est important que l'adaptation des doses permette d'obtenir des glycémies cohérentes entre elles et reproductibles d'un jour à l'autre, plutôt que d'obtenir des passages en normoglycémie
alternant avec des hypoglycémies ou des passages en hyperglycémie.
|
 Points particuliers
Points particuliers
 Hyperglycémie le matin à jeun
Hyperglycémie le matin à jeun
L'hyperglycémie le matin à jeun est habituellement due à une dose d'insuline retard insuffisante ou à un malaise hypoglycémique qui a conduit à se resucrer pendant la nuit.
Il existe également des causes plus rares, dont il faut discuter avec votre médecin :
• Insuline retard d'action trop courte : L'insuline n'agit pas jusqu'au lendemain matin. Il y a hyperglycémie tous les matins et l'augmentation de la dose d'insuline entraîne des
hypoglycémies pendant la nuit. L'utilisation de la peau des cuisses pour faire les injections d'insuline retard du soir peut éventuellement être utile car c'est à cet endroit que la libération de
l'insuline est la plus lente. On peut aussi envisager l'utilisation d'une insuline d'action plus prolongée.
• Variabilité de la libération de l'insuline retard : Il peut arriver que le profil de libération de l'insuline retard ne soit pas identique chaque jour, avec pour conséquence
une variabilité de la glycémie à jeun. Un changement de type d'insuline peut éventuellement être utile, ou un partage en une injection le matin et le soir de la dose d'une insuline agissant 24
heures. L'utilisation d'une pompe à insuline est également une solution intéressante.
• Phénomène du rebond : Hypoglycémie modérée en fin de nuit, très progressivement installée, avec une réaction de l'organisme faisant produire du sucre par le foie. Mais cette
réaction a été très douce, sans entraîner de malaise, ni votre réveil. Il y a parfois, au réveil le lendemain matin, la sensation d'avoir passé une mauvaise nuit, ou un mal de tête, ou la
constatation d'avoir transpiré pendant la nuit. Il est alors fréquent que l'on retrouve un événement particulier s'étant produit la veille, et dont on n'a pas suffisamment tenu compte (activité
physique prolongée pendant l'après-midi par exemple).
• Phénomène de l'aube : Chez certains diabétiques, les besoins en insuline sont plus importants en fin de nuit qu'en début de nuit (il n'y a pas d'hypoglycémie ni de malaise
hypoglycémique pendant la nuit, et en fait tout se passe comme si l'organisme est moins sensible à l'insuline en fin de nuit). La démonstration de cet état peut être faite en mesurant plusieurs
nuits de suite la glycémie entre 3 et 4 heures du matin : elle est normale ou discrètement élevée, mais à une valeur nettement moins importante que le lendemain matin au réveil, et ceci bien
qu'il n'y ait pas eu de prise de glucides (c'est le foie qui libère du sucre en fin de nuit). La solution de ce type de situation peut être d'utiliser une pompe à insuline programmée pour
délivrer un taux de base plus important à partir de 4 heures du matin.
• Diabète instable vrai : Il peut exister une variabilité très importante de la glycémie, le diabète paraissant alors se comporter «bizarrement» ou «de façon incohérente» le
matin à jeun, mais aussi pendant la journée avec par exemple une glycémie à 4,00 g/l en fin d'après-midi, puis à 0,30 g/l à la même heure le lendemain alors qu'il n'y a eu aucun événement
particulier pouvant en être responsable. Ce phénomène, qui est lié au diabète lui-même, est d'autant plus fréquent que le diabète est ancien. Dans ces cas, un schéma insulinique en
multi-injections permet de réagir au plus près des événements glycémiques. L'utilisation d'une pompe à insuline est également une solution intéressante.
Ces cas sont rares. Votre médecin vous aidera à déterminer si vos hyperglycémies à jeun, régulières ou occasionnelles, correspondent à un de ces cas particuliers.
 Hyperglycémie 1 h 30 après les repas
Hyperglycémie 1 h 30 après les repas
L'hyperglycémie 1h30 après les repas peut être combattue par différents moyens.
Il faut tout d'abord que la glycémie avant le repas et la glycémie avant le repas suivant (ou avant le coucher) soient correctes suite à l'adaptation des doses d'insuline.
Lorsque c'est le cas, si vous constatez que votre glycémie 1h30 après un repas est régulièrement très élevée (plus de 2 g/l), il existe plusieurs solutions :
• Soit déplacer dans la journée, une partie des glucides de ce repas, et augmenter si besoin la dose d'insuline couvrant la période où vous aurez déplacé cette portion de glucides.
• Soit, si ce n'est pas déjà le cas, associer un peu d'insuline rapide dans l'injection d'insuline retard. Une collation peut alors parfois être nécessaire dans l'intervalle des deux repas.
• Soit, si vous utilisez déjà un mélange d'insulines rapide et retard, augmenter la dose d'insuline rapide et prendre obligatoirement une collation dans l'intervalle des deux repas.
Il faut cependant aussi prendre en compte des éléments suivants :
• La glycémie 1h30 après les repas dépend aussi de la quantité d'aliments n'apportant pas de glucides. Les aliments non glucidiques, notamment les fibres (crudités et légumes chauds) et les
protéines (viande ou poisson), contribuent en effet à limiter la rapidité et l'importance de l'élévation de la glycémie après repas.
• Les ajustements de l'insuline ne peuvent que rarement «rattraper» correctement les repas dont l'index glycémique est élevé.
Manger des crudités, des légumes chauds, de la viande ou du poisson, ainsi que des laitages, à tous les repas, en plus des aliments glucidiques, est donc une excellente habitude.
 Glycémie basse avant de faire une
injection
Glycémie basse avant de faire une
injection
Si une injection d'insuline retard doit être réalisée
En cas de glycémie basse, sans malaise, avant une injection, il n'est pas utile de baisser la dose d'insuline retard que l'on va s'injecter.
En effet, dans ce cas l'action de cette injection n'est pas immédiat et il y a deux possibilités :
• Si l'injection sera suivie d'un repas, il suffit de faire l'injection juste avant le repas au lieu d'attendre, comme il se doit, un certain temps entre l'injection et le repas.
Ceci permet à la glycémie de s'élever avant que l'insuline ne commence à agir, et cela permet également d'éviter des répercussions tardives d'une réduction inopportune de la dose d'insuline. En
effet, il ne faut pas oublier que modifier une dose d'insuline retard avant un repas en raison de la glycémie que l'on vient de faire, reviendrait à réaliser une adaptation correctrice avec de
l'insuline retard, ce qui ne donne jamais de bons résultats (plus de détails en cliquant ici). Avant un repas, il n'est donc pas utile, et
il est même souvent nuisible, de baisser la dose d'une insuline retard parce que la glycémie que l'on vient faire est basse.
• Si l'injection ne sera pas suivie d'un repas, c'est qu'il s'agit d'une insuline retard que l'on réalise en soirée. Dans ce cas, il n'est pas non plus légitime de baisser la dose d'insuline en
raison de la glycémie que l'on vient de faire, d'autant que s'il s'agit d'une insuline retard d'action prolongée (24 h) le début d'effet de cette injection sera encore plus tardif que dans le cas
précédent (environ 2 à 3 heures). Il suffit simplement d'avaler une petite collation, et de s'injecter la dose d'insuline prévue par l'adaptation prévisionnelle.
Si une injection d'insuline rapide doit être réalisée
Dans ce cas, c'est que l'on se trouve avant un repas, et ici également il suffit d'avaler un peu de glucides pris sur le repas (une tranche de pain par exemple), de déterminer la dose à injecter
par l'adaptation prévisionnelle ou anticipatrice (indépendamment du niveau de glycémie avant le repas), et de se faire l'injection juste avant le repas.
Si on utilise un analogue rapide et si on a quelques craintes, on peut exceptionnellement déplacer, à la fin du repas, la dose prévue
par l'adaptation prévisionnelle ou anticipatrice.
La seule circonstance où la dose d'insuline rapide à faire avant un repas mérite éventuellement d'être diminuée, est une glycémie basse dans un contexte d'activité physique importante et
inhabituelle au cours des heures précédentes. En effet, dans cette situation, il existe une réserve basse en glycogène dans le foie et dans les muscles qui va se reconstituer au cours des heures
suivantes, ce qui constitue un facteur d'hypoglycémie. Dans ce cas, il est légitime d'une part d'avaler des glucides, et d'autre part de baisser un peu la dose s'il s'agit d'une insuline rapide
(adaptation correctrice de l'insuline rapide).
 J'ai oublié de faire mon injection
d'insuline !
J'ai oublié de faire mon injection
d'insuline !
Cette éventualité est rare, mais peut arriver.
On le remarque habituellement devant l'apparition d'une soif inhabituelle, ou devant une glycémie anormalement élevée, ou en ouvrant son carnet d'autosurveillance au moment de faire une nouvelle
injection.
Que faire ?
Tout dépend du type d'insuline oubliée (rapide, 12 h, 24 h), du moment où on constate l'oubli, et si on dispose ou non d'insuline rapide. Il est donc difficile d'envisager tous les cas
possibles.
Néanmoins, on peut donner des règles générales :
• Comme le contrôle glycémique de la journée ne sera pas aussi satisfaisant que si l'injection n'avait pas été oubliée, il s'agit essentiellement d'éviter la cétose et les hypoglycémies jusqu'à
ce que la situation soit rétablie.
• Le problème n'est pas uniquement de corriger l'hyperglycémie du moment, mais aussi d'éviter que l'injection d'insuline que l'on va s'injecter avec retard ait un effet qui se superpose à la
prochaine injection qui, elle, sera faite à l'heure prévue.
• Pour corriger une glycémie élevée suite à l'oubli d'une injection, il vaut toujours mieux ajouter de l'insuline rapide plutôt que d'augmenter la dose d'une injection d'insuline retard.
• Il ne sert à rien ne de pas s'alimenter, car cela est de nature à favoriser le passage en cétose.
Traitement par 1 injection par jour
Oubli le matin
Insuline agissant 12 heures :
• Si oubli constaté à midi : injecter à ce moment 75 % de la dose oubliée.
• Si oubli constaté le soir : injecter à ce moment 30 % de la dose oubliée.
• Si oubli constaté le lendemain matin : faire l'injection du matin, à sa dose habituelle ou majorée de 20 % si la glycémie à jeun n'est pas satisfaisante.
Insuline agissant 24 heures :
• Si oubli constaté à midi : injecter à ce moment 100 % de la dose oubliée.
• Si oubli constaté le soir : injecter à ce moment 50 % de la dose oubliée.
• Si oubli constaté le lendemain matin : faire l'injection du matin, à sa dose habituelle ou majorée de 20 % si la glycémie à jeun n'est pas satisfaisante.
Oubli le soir
Insuline agissant 12 heures :
• Si oubli constaté le matin : injecter à ce moment 30 % de la dose oubliée.
• Si oubli constaté à midi : attendre le soir pour faire l'injection du soir, à sa dose habituelle ou majorée de 20 % si la glycémie à ce moment n'est pas satisfaisante.
• Si oubli constaté le lendemain soir : faire l'injection du soir à sa dose habituelle ou majorée de 20 % si la glycémie à ce moment n'est pas satisfaisante.
Insuline agissant 24 heures :
• Si oubli constaté le matin : injecter à ce moment 50 % de la dose oubliée.
• Si oubli constaté à midi : injecter à ce moment 100 % de la dose oubliée, et ne pas faire l'injection du soir ce jour là.
• Si oubli constaté le lendemain soir : faire l'injection du soir à sa dose habituelle ou majorée de 20 % si la glycémie à ce moment n'est pas satisfaisante.
Traitement par 2 injections par jour
Oubli de l'insuline retard du matin
• Si oubli constaté dans la matinée : injecter à ce moment 75 % de la dose oubliée.
• Si oubli constaté à midi :
- soit injecter à ce moment de l'insuline rapide à 30 % de la dose oubliée, et refaire la même injection 3 heures plus tard,
- soit, en l'absence d'insuline rapide, injecter à ce moment 75 % de la dose oubliée,
• Si oubli constaté le soir :
- soit faire l'injection du soir à sa dose habituelle, ou en y ajoutant de l'insuline rapide à 20 % de la dose oubliée si la glycémie à ce moment n'est pas satisfaisante,
- soit, en l'absence d'insuline rapide, faire l'injection du soir, à sa dose habituelle, ou majorée de 20 % si la glycémie à ce moment n'est pas satisfaisante.
Oubli de l'insuline retard du soir
• Si oubli constaté au coucher : injecter à ce moment 75 % de la dose oubliée.
• Si oubli constaté le lendemain matin :
- soit faire l'injection du matin à sa dose habituelle, ou en y ajoutant de l'insuline rapide à 20 % de la dose oubliée si la glycémie à jeun n'est pas satisfaisante,
- soit, en l'absence d'insuline rapide, faire l'injection du matin, à sa dose habituelle, ou majorée de 20 % si la glycémie à jeun n'est pas satisfaisante.
Traitement par plus de 2 injections par jour
Oubli de l'insuline rapide avant un repas
• Si oubli constaté juste après le repas : faire l'injection juste après ce repas.
• Si oubli constaté dans l'intervalle de deux repas : injecter à ce moment 50 % de la dose oubliée.
• Si oubli constaté au coucher : injecter à ce moment 30 % de la dose oubliée si la glycémie à ce moment n'est pas satisfasante.
Oubli de l'insuline retard le soir
Insuline agissant 12 heures :
• Si oubli constaté au coucher : injecter à ce moment 75 % de la dose oubliée.
• Si oubli constaté le lendemain matin : injecter l'insuline retard à 50 % de la dose oubliée, en même temps que la dose d'insuline rapide avant le petit déjeuner.
Insuline agissant 24 heures :
• Si oubli constaté au coucher : injecter à ce moment 100 % de la dose oubliée.
• Si oubli constaté le lendemain matin : injecter l'insuline retard à 50 % de la dose oubliée, en même temps que la dose d'insuline rapide avant le petit déjeuner.
En cas d'incertitude, vous pouvez également téléphoner à votre médecin.
 Je n'ai plus de seringue ou
d'aiguille !
Je n'ai plus de seringue ou
d'aiguille !
Si vous n'avez plus de seringue, ou d'aiguille pour votre stylo, vous pouvez exceptionnellement utiliser la même seringue, ou la même aiguille, pour une ou deux injections supplémentaires.
S'il fait très chaud, cette seringue peut être conservée au réfrigérateur dans l'intervalle des injections.
Inutile de courir le dimanche matin à la recherche de la pharmacie de garde !
Un bon conseil : faites vous prescrire un paquet de seringues supplémentaires, ou mettez de côté une vingtaine d'aiguilles, que vous rangerez dans un endroit particulier et que vous n'utiliserez
que si votre réserve habituelle est épuisée.
http://www.diabsurf.com/diabete/FInsAd5.php




















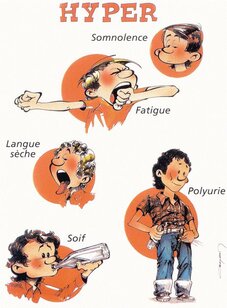










































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI









 Après la
découverte de l'aliment à l'origine des cas groupés de
Après la
découverte de l'aliment à l'origine des cas groupés de  La
La 




