L’Alimentation de régime.
Avec les beaux jours, un flot de magazines présentent des régimes plus variés les uns que les autres. Cette période me paraît également propice, en gériatrie, pour aborder les problèmes
de l’alimentation de régime.
En maison de repos, lorsqu’un patient est mis au régime, nous ne disposons généralement , comme outil de travail, que de l’ordonnance médicale et, à moins que d’être aidé
par un service de diététiciennes, nous sommes souvent confrontés à de nombreux questionnements.
Avant de mettre en place un régime, se poser les bonnes questions est déjà gage de réussite.
1° Quels sont les buts du régime ?
Différentes situations, différentes pathologies vont inciter le médecin à prescrire un régime à une personne âgée.
S’agit-il d’un trouble pondéral (surcharge pondérale ou cachexie) ou d’un trouble métabolique (hypertension, diabète…) ?
S’agit-il de mettre un organe au repos (en vue d’une intervention chirurgicale intestinale ou d’un examen du colon) ?
S’agit-il de prévenir certaines maladies (hypercholestérolémie.. ) ou d’éviter des complications à long terme (diabète…) ?
S’agit-il de pallier à certaines intolérances (gluten, lactose…) ?
1. Je tiens à remercier les gestionnaires de maison de repos qui se sont servis de mon article précédent comme outil de travail en atelier discussion avec leurs résidents.
Quelle satisfaction d’apprendre que de nombreux résidents ont été fort intéressés, d’autres interpellés et certains, même, bien décidés à se faire soigner les dents ou à réviser leurs prothèses
2° Quelles doivent être les qualités d’un régime ?
Un bon régime repose sur cinq facteurs.
Il doit être adapté à la pathologie de la personne âgée.
Il doit être pratique et réaliste, lié au mode de vie du patient, à ses horaires et à ses loisirs.
Il doit posséder des qualités gastronomiques, préservant ainsi le plaisir de manger.
Il doit être détaillé et précis, permettant au patient d’effectuer, en toute sécurité, des choix alimentaires.
Il doit surtout, tout en restant adapté à la pathologie du sujet âgé, rester équilibré.
3° Quel régime pour quelles pathologies ?
Ceci étant précisé, il s’agit de choisir, dans les six grandes familles de régimes les plus couramment utilisés, celui qui sera le mieux adapté à la pathologie du patient et qui tentera de
rester le plus possible équilibré et varié.
a) Régime hypercalorique, hyperprotéiné
Ce type de régime est recommandé aux personnes souffrant de malnutrition, de cachexie, d’hypoprotéinémie, de maladies infectieuses chroniques ou digestives chroniques. Dans les cas de brûlures
étendues, d’escarres ou encore, chez les patients qui présentent une hyperthyroïdie ayant entraîné un amaigrissement et,enfin, comme complément des anémies, de l’ostéoporose ou du
rachitisme.
Ce genre de régime s’adresse également aux patients souffrant de dénutrition liée à la démence. Dans ces cas, l’utilisation de compléments nutritionnels représente un intérêt appréciable.
b) Régime à texture modifiée
L’alimentation liquide est souvent recommandée aux malades devant rester étendus (fracture de la colonne, patients sub-comateux, ou en fin de vie..), aux personnes âgées souffrant d’anorexie ou
refusant des mets solides dans le cas de maladie d’Alzheimer, aux patients atteints de lésions graves de la gorge ou de l’œsophage (cancer, radiothérapie…), aux patients souffrant de dysphagie
(fausses routes, fausses déglutitions) et enfin, pour permettre le passage de l’alimentation par sonde à une alimentation par voie orale.
c) Régime diabétique
La tendance actuelle se veut plus « permissive » et logique dans l’application du régime diabétique chez le sujet âgé. En effet, on préférera parfois adapter le traitement médicamenteux et
garder une « qualité de vie » en optant pour un régime plus large, plutôt que d’être trop « sévère » et entraîner des cas de dénutrition accompagnés de dépression si fréquent chez la personne
âgée.
Le régime diabétique a deux fonctions : d’une part, à court terme, il doit permettre de maintenir la glycémie à un taux stable et normal, réduire les glycosuries et favoriser l’utilisation du
glucose, et d’autre part, à long terme, éviter les complications graves de la maladie telles que gangrène, cataracte, cécité, athérosclérose, insuffisance rénale …
Ce régime, le plus couramment rencontré en maison de repos, doit être géré avec une attention particulière tout en n’étant pas trop restrictif afin d’éviter les pertes de poids.
Les repas doivent être pris à heure régulière en fonction des médicaments et du dosage de l’insuline.
Trois repas principaux et trois collations doivent être répartis sur la journée (la collation du soir souvent oubliée, revêt pourtant toute son importance pour éviter la chute de glycémie de
fin de nuit).
Progressivement, on devra tenter de déshabituer le patient de la saveur sucrée.
On lui proposera une cuisine légère et digeste en évitant les excès de graisses saturées ou de sel, afin d’éviter les problèmes cardiovasculaires souvent associés au diabète.
On lui apprendra à reconnaître les signes d’hypoglycémies (tête vide, faim intense, sueur frontale, nervosité…).
On veillera à peser le patient de façon régulière.
d) Régimes désodés
Les régimes désodés stricts ne sont plus trop en vogue, en effet, on tentera de plus en plus à proposer des régimes désodés « larges » (si on propose le pain sans sel, on pourra par exemple «
élargir » d’autres mets…).
Les régimes désodés sont le plus souvent indiqués en cas d’hypertension artérielle, de cardiopathies décompensées ou non, d’oedèmes, de néphropathies, de cirrhose avec ascite ou encore, lors de
traitements prolongés aux corticoïdes mais rappelons-nous qu’ils seront contre indiqués dans certaines formes de néphrites chroniques ou de néphroses, d’insuffisance surrénaliennes, et
également en cas de transpiration importante, de vomissements ou de diarrhées.
Les habitudes alimentaires de nos aînés font que la suppression du sel dans l’alimentation représente souvent une difficulté supplémentaire, en effet, des mets non salés sont souvent d’un goût
fade et lassent très vite les patients au point d’entraîner parfois de l’anorexie.
e) Les régimes d’épargne gastrique
Ce type de régime est le plus souvent prescrit aux patients souffrant de troubles gastriques, d’oesophagite, d’hernie hiatale avec reflux ou encore d’hypersécrétion chlorhydrique entre autres.
Il est important d’éviter les irritants de la muqueuse gastrique : tabac, alcool, coca, café, chocolat, épices, boissons gazeuses, fritures…
Ce régime d’épargne gastrique doit également être géré avec une attention particulière :
La nourriture doit être fractionnée en 5 ou 6 repas légers.
Les repas doivent être pris à horaires réguliers dans le calme et la détente.
Le patient doit être encouragé à entretenir une bonne hygiène dentaire et à porter régulièrement ses prothèses. Il doit éviter de « chiquer », de mastiquer dans le vide, mais par contre, bien
mâcher les aliments.
f) Le régime d’épargne intestinale
- Dans le cadre de diverticulose, diverticulite, colon irritable, ce régime sera prescrit pour une plus longue durée. Il sera conseillé dans ce cas, d’éviter les fibres insolubles (légumes
secs, pain complet, riz complet, pâtes complètes…), de limiter les apports en lactose et d’éviter les graisses.
- Dans le cadre de préparation à une intervention chirurgicale par exemple, au niveau de l’intestin, ce régime sera prescrit pour une courte durée.
On parlera alors de régime « sans déchets strict » dans lequel on évitera particulièrement les fibres insolubles mais également les fibres solubles (fruits et légumes cuits et crus), les
graisses, et l’apport en lactose.
On aura parfois recours à des compléments nutritionnels sans lactose et sans fibre qui ont l’avantage de ne plus laisser le patient à jeun les jours qui précèdent l’intervention.
4° Comment procéder pour effectuer la réalisation pratique d’un régime ?
Il est essentiel, au départ, de disposer d’une anamnèse alimentaire (idéalement, nous l’avons déjà vu, l’anamnèse sera réalisée à l’entrée du résident, avant même la prescription d’un régime,
ce qui simplifiera la démarche auprès du patient).
L’interrogatoire du patient portera surtout sur :
- son mode de vie, ses goûts alimentaires, la nature des aliments et des boissons les plus habituellement consommés
- ses troubles du comportement alimentaire (grignotage, téléphage.. )
- la fréquence des écarts
- les difficultés et les résistances rencontrées face au régime.
Il est également important d’impliquer le patient, le personnel et la famille dans la mise en place d’un régime.
S’il n’est pas habituel en maison de repos de faire appel à un service de diététique, il me semble important de faire confiance aux « professionnels ».
C’est ainsi qu’avec l’aide d’une diététicienne, on pourra élaborer un plan alimentaire clair et précis, ainsi qu’un tableau d’équivalence qui permettrait au patient de varier son alimentation
sans transgresser aux règles du régime. On peut également demander au service de diététique de créer une liste détaillée des aliments autorisés et défendus, les recettes de préparation adaptées
ainsi que la liste des produits de régime et leur point de vente, afin de disposer d’outils de travail concrets pour aider au mieux le patient dans l’observance de son régime.
5° Faut-il suivre le patient ?
Le suivi du patient revêt une importance capitale.
Les intervenants (infirmière | aides soignantes…) doivent rencontrer régulièrement le patient pour le féliciter et l’encourager, répondre à ses questions et lui prodiguer des conseils
pratiques.
Dés qu’une difficulté apparaît, se faire conseiller par un service de diététique.
Dés que cela s’avérera nécessaire, le régime pourra être « remodelé » en fonction de l’état général du patient ou de l’évolution de sa maladie.
A propos des produits de régime….
On peut classer les différents produits de régimes en différentes catégories :
- les produits destinés à l’observance d’un régime (ex : lait sans lactose, produits sans glucose…)
- les produits utiles à la réalisation d’un régime (ex : poudres protéinées, farines sans gluten..)
- les produits améliorant l’alimentation du patient (ex : sel sans Na, produits désodés, produits pour diabétiques, produits pauvres ou riches en fibres…)
La société de consommation dans laquelle nous vivons nous propose une panoplie de produits au prix parfois élevé. Certains d’entre eux peuvent être efficacement remplacés par des recettes
maison (une pomme cuite au four avec de la cannelle peut avantageusement remplacer une compote light sans sucre).
L’attention du patient doit être attirée sur les notices qui accompagnent les produits de régime (par exemple, la mention « light » peut avoir différentes significations : sans sucre ou allégé
en graisse ou…).
Le régime alimentaire et l’incidence psychologique sur le patient âgé, institutionnalisé.
La personne qui est mise au régime présente parfois une attitude de gêne qu’elle cachera derrière des comportements de honte qui seront vécus souvent par les autres comme des « caprices ». Ces
attitudes peuvent diminuer la convivialité, faire apparaître la personne comme asociale et uniquement focalisée sur son assiette.
Ce type de comportement ne reflète souvent que le besoin de cacher aux autres (et à soi même) sa « différence ». Plus le nombre de convives à une même table sera important et plus le malaise
sera profond, les manifestations de ce malaise se traduiront par des apartés, des moqueries, des critiques, des délimitations de morceaux de tables, des réactions d’agressivité ou
d’isolement.
Il sera très important de déceler ces comportements, en parler avec le résident afin de pouvoir les éviter.
Solange GOFFIN.




















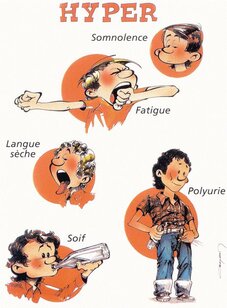










































 Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).
Éduquer un diabétique, c’est aussi éduquer son entourage à dépister les signes d’alarme d’une hypoglycémie (malaise, troubles du comportement, agressivité, refus de manger, nausées…).



























 2,99 €
2,99 €








































 www.afd.asso.fr/
www.afd.asso.fr/












































 ICI
ICI






















